開業までの道のり
1.大学医局入局
 医学部卒業時
医学部卒業時
1992年に医学部を卒業し、国家試験にも無事合格して医師免許を取得し、近畿大学医学部附属病院の研修医となりました。現在は、大学を卒業後に臨床研修指定病院で研修を始める人も多くなりましたが、私が卒業した頃には大学医局に入局するのが当たり前の時代でした。医局は、救命救急と循環器内科で悩みましたが、循環器内科(当時は第一内科)に入局することにしました。
医局の決まりとして、1年のうち4ヶ月は救命救急センターで勤務し、残りの8ヶ月は病棟で勤務する事になっていたのですが、入局してすぐの最初の勤務は、いきなり救命救急センターの心臓部門でした。急性心筋梗塞、急性大動脈解離、大動脈瘤破裂、高度不整脈、肺塞栓症、重症心不全などを主に診療するのですが、もちろん何もわからない状態での勤務のため、ひたすら下働きで、主な仕事は先輩たちの食事を頼むことと、その他の雑用でした。
 入局時の第一内科
入局時の第一内科

現在は研修医は基本的に朝9時から夕方5時までの勤務時間で、月給も最低30万円以上と国の規定により定められていますが、私たちの頃はそのような決まりもなく、過酷な条件の病院が多くありました。私の場合は、救命センター勤務時は夜中くらいしか家に帰れないことも多かったので、昼・夜と弁当を注文することになるのですが、弁当代だけで月に3万円余りかかっていました。月給が額面4万円、税抜き3万7200円だったので、ほとんどが食費で消えてしまい、家の家賃や光熱費はずっと親のお世話にならざるを得ない状況でした。
4か月の研修期間中に、貴重な症例の主治医となる事になりました。そのため上司から学会報告と論文執筆をするように言われたのですが、当時はワープロさえ使ったこともなかったので、文章を書くのにも図表を作るのにも大変な毎日でした。努力の甲斐もあり、無事学会発表を経験し、論文も国内では権威のある学術誌に掲載されました。
2.初めての病棟勤務

4ヶ月の救命センター勤務も終わり、病棟勤務に変わりました。救命救急センターに比べれば比較的落ち着いた患者さんが多いのですが、ある日、末期の肝臓癌の患者さんの担当になりました。その人はB型肝炎とC型肝炎を合併しており、発見時には肝臓のほぼ全部が癌細胞に置き換わっていました。困ったことに入院となる5日前に上司が定期の外来診察をしており、その際に、「どこにも悪いところは無いから、次は3ヶ月後に来てください」と伝えていました。当然のごとく家族は、「5日前にどこも悪くないのが、なぜ5日後には末期癌になるんだ」と憤慨しておられました。研修医1年目の私には、どうしたら良いかがわからず、外来主治医だった上司の所に相談に行きました。そうすると、すぐに病室に連れて行かれ、患者さんへの説明を行った後に、住所と名前と電話番号を紙に書かされました。その後突然、上司が患者さんの家族に、「これが主治医の自宅の住所と名前と電話番号です。どんな小さいことでも何でも良いです。何かあれば24時間いつでもすぐに電話してください。彼がすぐにやってきて、すぐに何でも対応します」と言ってその紙を渡しました。それから約1ヶ月半は、その患者さんのために病院に泊まり込みで24時間診療をする事になりました。当時としても結構理不尽な話ですが、社会人として働くことの厳しさをこのときに知りました。今の時代なら、個人情報保護の観点からもハラスメントの面からもいろいろ問題はありそうですが。
3.大学院入学
救命センター勤務と病棟勤務を繰り返して2年間の研修医生活も終わり、大学院に進学しました。大学院入学といっても仕事はそのまま続くため、大学院生兼医局スタッフとしてそれまでと同様の診療の日々とともに、大学院での研究も行うことになり、生活は更にハードスケジュールになりました。研修医時代は税込4万円の給料もありましたが、大学院生のため給料は無く、なおかつ年に約100万円の学費を払わないといけないため生活に困窮することになります。そのため週に1日、他の病院に非常勤でアルバイトに出たり、他の病院の当直をはしごするようになりました。医局での当直業務が月に6日~7日程度はあったため、他の病院の当直も合わせると最高で月に26日当直している月もありました。大学院の研究はその合間にするため、かなり時間のやりくりを必要として、当直先でもデータの解析などをしていました。
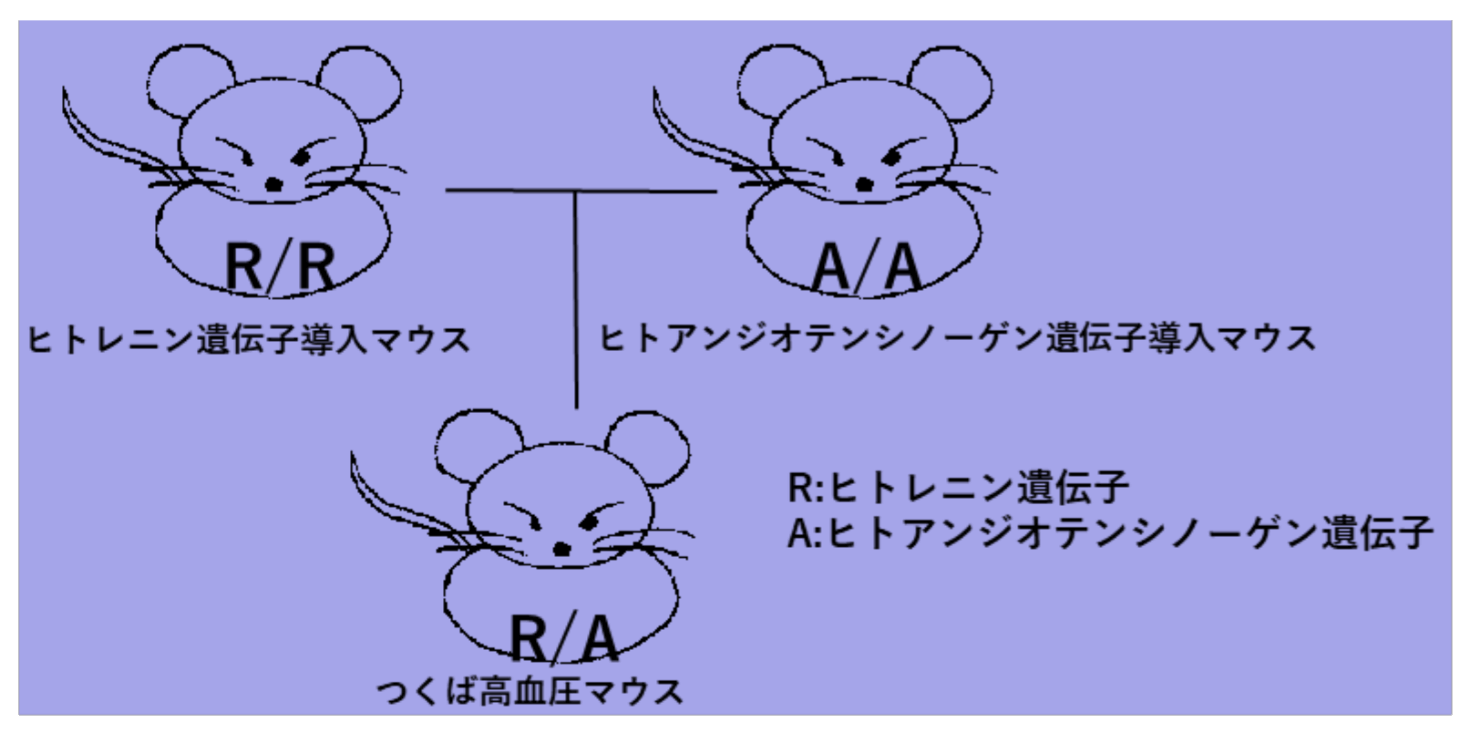 研究に使っていた複数遺伝子導入マウス
研究に使っていた複数遺伝子導入マウス
 アメリカでの発表風景
アメリカでの発表風景
大学院での研究内容は、人間の遺伝子を導入した2系統の遺伝子導入マウスを用いて、高血圧や血圧に関与するホルモンが心臓や腎臓に与える影響について調べるというものでした。幸いなことに研究も順調に進み、海外の国際学会などで何度も発表する機会を得たり、大学の医学会賞を貰ったりと充実した大学院生活を送り、医学博士の学位も無事に貰いました。

4.関連病院へ出向
大学院を無事に卒業して医学博士の学位を貰い、医局の助手として採用されて13万円の月給が貰えるようになったのも束の間、いわゆる「お礼奉公」という名目で医局と関連のある総合病院に2年間の予定で出向となりました。出向先の病院は、奈良県立医科大学の研修病院であったため、私以外の内科医師は全員が奈良県立医科大学の消化器内科出身の先生でした。そのおかげで消化器疾患の診療全般を学ばせてもらい、また、胃カメラ、腹部エコー、PEG(胃管)挿入、内視鏡的胆道ドレナージなどの手技も習得する機会を得ました。また部長が救命救急の出身であったため、救命救急に関わる手技も色々と学ぶことが出来ました。
 Who’s who in the world と Who’s who in international health professonal に 掲載されました
Who’s who in the world と Who’s who in international health professonal に 掲載されました
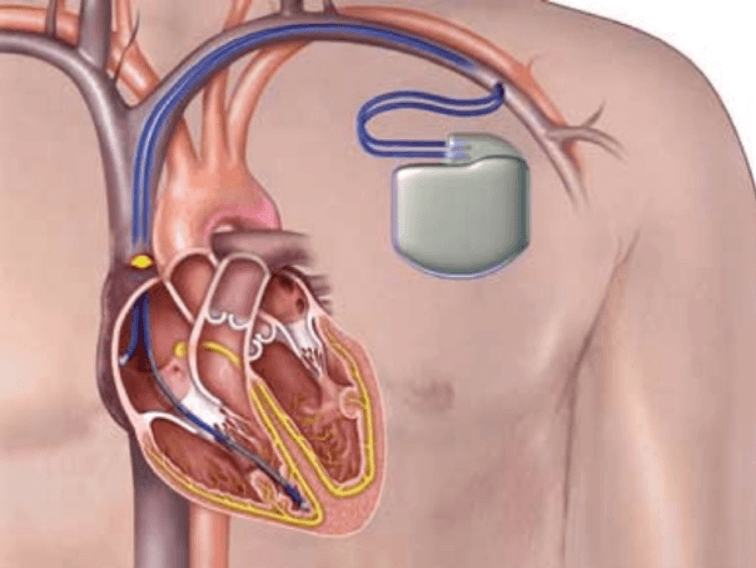 恒久的ペースメーカー植込み術
恒久的ペースメーカー植込み術
勤務して1年程度過ぎた頃に、医局の教授から呼び出されたため訪問してみると、「アメリカのロサンゼルスにある研究施設に留学させることにしたので、3ヶ月後から行けるように準備をするように」との事でした。少し悩みましたが、半年後には子どもが生まれる予定があり、家族からも反対されたため留学の話は断り、そのまま関連病院での勤務を継続して有意義な日々を過ごしました。
また、この関連病院への出向の時期に一致して、週に1日非常勤で勤務をしていた病院に岸和田徳洲会病院循環器内科の医長の先生が赴任されることになり、毎週その先生の指導のもとで、心臓カテーテルによる診断と治療、恒久的ペースメーカー植え込み手術などを主術者として担当させてもらうこととなり、循環器内科医としても向上する機会を得ました。
5.大学医局への復帰
2年間の関連病院での勤務期間も終わり、大学医局へと戻ってきました。大学では若手の先生の指導医として働くことになり診療の日々を過ごしていましたが、関連病院で習得した消化器検査の技術を生かす機会もなく、また留学を断った際に、「留学の誘いを断ると言う事は、医局での君の将来はもうこの先なくなると言うことだ」と言われたこともあり、開業して自分がやりたい医療をしてみようと思い立ちました。しかしながら、家族の協力が得られる状態ではなく、初めての開業の夢は断念しました。しかしながら、いつか開業することも視野に入れて苦手な診療分野の底上げをしようと考え、神経内科での研修希望を申し入れました。幸いにも希望は叶えられ、神経内科医局へ出向することとなり、パーキンソン病や筋萎縮性側索硬化症を始めとする様々な神経疾患の診療や神経機能検査の研修をさせてもらいました。
 近畿大学医学部附属病院
近畿大学医学部附属病院
6.高血圧老年内科の発足
神経内科医局に出向している間に、大学病院内の各医局の再編や細分化が行われることになり、私の所属医局も循環器内科医局と名称を変更し、それと同時に循環器内科の分科医局として、高血圧老年内科医局が新設されました。新教授から、高血圧老年内科のスタッフとして参加してほしいとの要請を受けたため、神経内科での研修を修了して、高血圧老年内科講師兼医局長として勤務することとなりました。医局発足後は新しい研修医が入局し、また、東北大学から助教授と講師を招聘して老年病全般の診療と高血圧の診療を行っていました。特に東北大学から赴任したスタッフは腎臓内科が専門だったため、腎臓に関連した病気の診療をする機会も増えました。日常の診療においては、下肢動脈閉塞症に対するカテーテル治療や腎血管性高血圧に対する腎動脈狭窄のカテーテル治療や副腎疾患の診断のための副腎静脈サンプリング検査などを主に担当していました。
 カテーテル治療の様子
カテーテル治療の様子
7.済生会富田林病院での勤務
諸事情により、高血圧老年内科が分科元の循環器内科に吸収されることになったのを機に、約15年勤務した近畿大学医学部附属病院を退職しました。この時に2度目の開業を考えましたが開業には至らず、医学部長からの要請により済生会富田林病院に循環器内科部長として赴任することとなりました。富田林病院ではそれまでの経験を生かし、高血圧、虚血性心疾患、不整脈、血管疾患などの循環器疾患の診療と狭心症、心筋梗塞、下肢動脈閉塞に対してのカテーテル治療や恒久的ペースメーカー植え込み手術などを行うとともに、後期臨床研修プログラムの責任者として研修医の指導を行っていました。特に高血圧については二次性高血圧症の原因として頻度が高い原発性アルドステロン症の診療を積極的に行い、負荷試験や副腎静脈サンプリング検査による診断を精力的に行っていました。その甲斐もあって、原発性アルドステロン症診療において日本での第一人者である京都医療センター(当時)の成瀬先生から共同研究に誘われて、全国8施設の共同研究で原発性アルドステロン症の臨床研究を行うことになり、その後はその延長で日本医療研究開発機構(AMED)の難治性疾患実用化研究事業の一つである「重症型原発性アルドステロン症の診療の質向上に資するエビデンス構築研究班」の研究協力員となりました。更には、高血圧症を始めとして様々な病気の原因となる睡眠時無呼吸症候群に対しても、睡眠時無呼吸センターを設立してセンター長を兼務し、精力的に診療を行うとともに、呼吸サポートチームも立ち上げ、人工呼吸管理の患者さんの診療のサポートなども行っていました。
 副腎静脈サンプリング検査の様子
副腎静脈サンプリング検査の様子

富田林病院在職中には、ラジオ番組やテレビ番組へ出演するなど、貴重な経験も出来ました。また、「AERA大学ムック 近畿大学医学部」にも、近畿大学医学部卒業生の代表の一人として掲載されました。

8.開業を目指した病院勤務

富田林病院には約6年半勤務しましたが、再度、開業をしたい気持ちが芽生え、診療の幅を広げるために、さくら会病院に内科部長として赴任することとしました。さくら会病院は、脳神経外科が主体の病院であり、勤務にあたっては脳卒中患者の診療に関わる機会も多くありました。また、さくら会病院でも引き続き睡眠時無呼吸症候群の診療体制を立ち上げて、診療を積極的に行っていました。さくら会病院退職後は、血液透析が主体の病院である田仲北野田病院に内科部長として赴任して、主に透析患者さんの診療を1年間行い、その後は、クリニックでの診療を実践するために、柏原市のクリニックに1年間勤務をして、今回のクリニック開業に至りました。