大動脈瘤
大動脈瘤とは
大動脈とは、心臓から全身に血液を送る働きを持つ大血管のことです。大動脈はまず心臓から頭側に向かって出ると、弓状に曲がりながら脳や左右の腕に3本の枝を出した後に胸部の左後ろを下に向かって走行します。そして横隔膜を貫いて腹部に入り、臍の少し下の高さで左右に分かれますが、一般的にここまでを大動脈と呼び、横隔膜より上にある大動脈を胸部大動脈、下にある大動脈を腹部大動脈と呼びます。
大動脈瘤とは、先天的組織異常や動脈硬化などによって大動脈の一部に瘤状の膨らみができる病気です。大動脈瘤は、その形状から、全体的に膨らんだ紡錘状瘤と、部分的に膨らんだ嚢状瘤の2種類に分けられます。大動脈瘤の多くは紡錘状瘤ですが、2つの形状が混ざり合ったものもあります。一般的には、同じ大きさであれば嚢状瘤の方が破裂の危険性は高く、また、瘤の大きさが大きいほど大動脈壁は引き延ばされた状態となるため拡大しやすくなり破裂もしやすくなります。

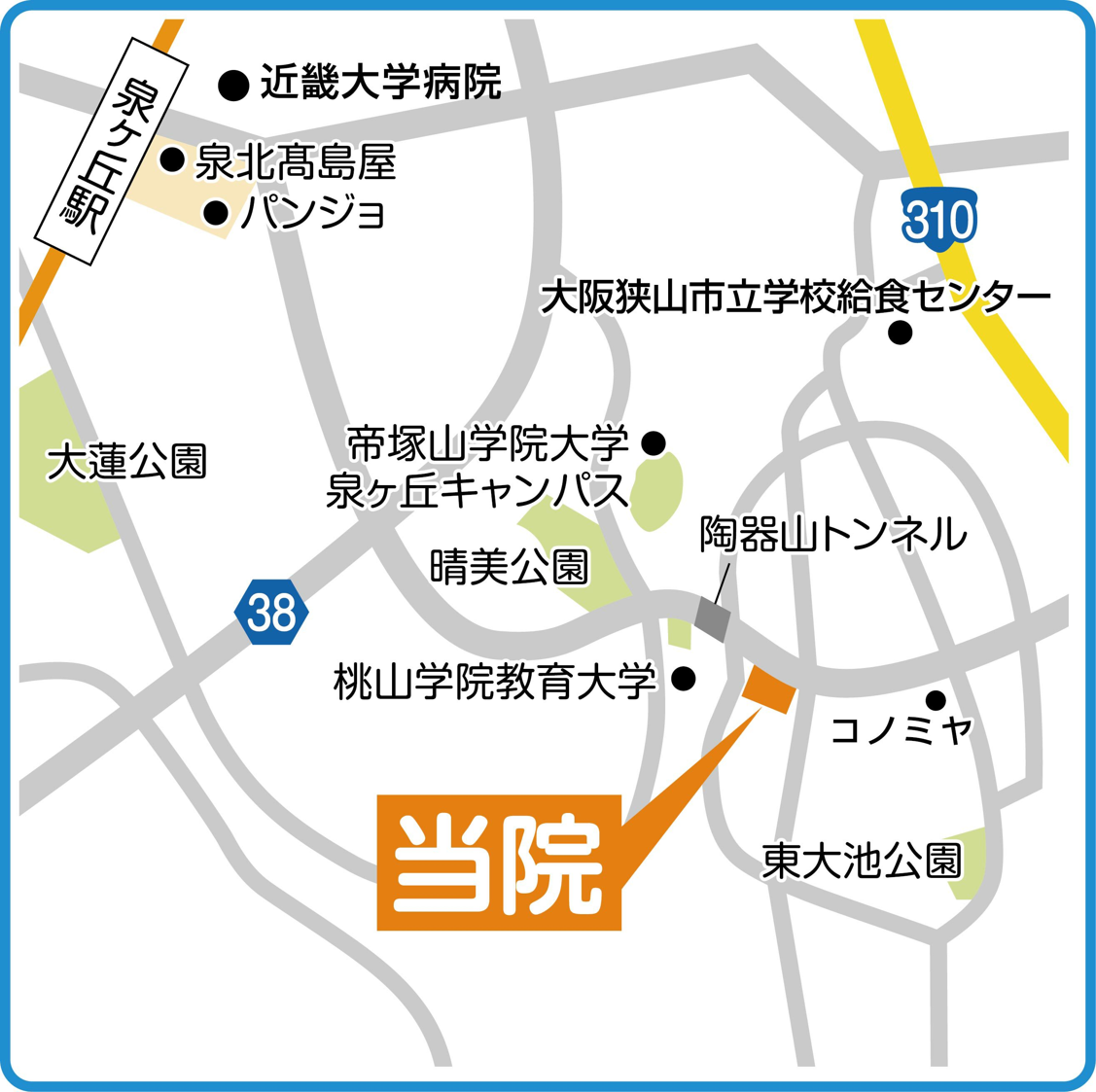
大動脈瘤は瘤の形成された部位により、胸部大動脈瘤もしくは腹部大動脈瘤と呼ばれ、また胸腹部の両方にまたがる場合は胸腹部大動脈瘤と呼ばれます。更に、胸部大動脈瘤は、上行大動脈瘤、弓部大動脈瘤、下行大動脈瘤と区別されており、瘤の形成部位によって手術方法が大きく異なります。胸部大動脈瘤の発生頻度は10万人あたり10.4人であり、部位別では上行弓部瘤40%、胸部下行瘤31%、上行弓部~下行にわたる瘤29%と報告されています。血管は常に内側から圧力がかかっている状態のため、大動脈瘤は治療をしない限り、大きくなることはあっても小さくなることはありません。
大動脈瘤の原因
大動脈は心臓からの血圧を直接的に受ける部分であり、非常に強い圧力に対して柔軟に対応していますが、動脈硬化や炎症、組織異常などで脆くなると、高い圧力に対応することができなくなり、徐々に大動脈の壁が弱くなっている部分が膨らんで大動脈瘤が形成されます。胸部大動脈瘤の原因の多くは動脈硬化によるもので、動脈硬化を引き起こす因子として、糖尿病、高血圧、脂質異常症、睡眠時無呼吸症候群、喫煙などが挙げられます。また、その他の原因としては、マルファン症候群やLoeys-Dietz症候群、Ehlers-Danlos症候群などの先天性結合組織異常、大動脈炎症候群やベーチェット病などの炎症性動脈瘤、外傷性動脈瘤、細菌による感染性大動脈瘤などがあります。腹部大動脈瘤は殆どの症例は動脈硬化が原因で発症し、その他の原因には炎症性動脈瘤、感染性大動脈瘤、先天性結合組織異常などがあります。最近では、二等身以内の親族に動脈瘤の既往がある人がいると、いない場合と比べて10倍以上動脈瘤を発症しやすいという疫学研究の結果が報告されています。
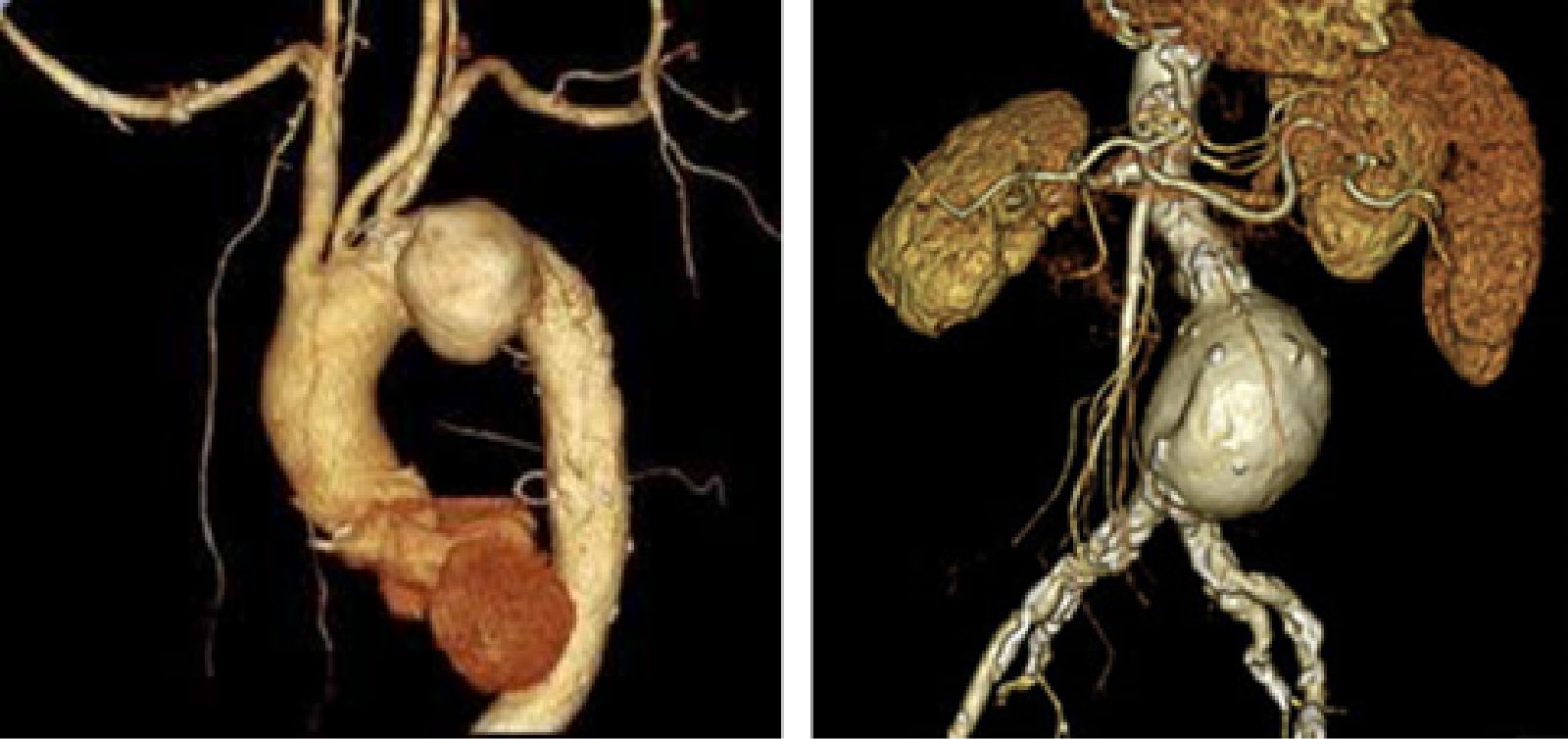
腹部大動脈瘤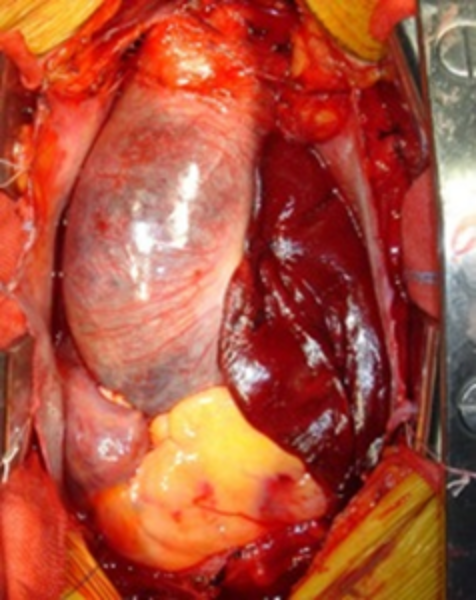
閉塞性睡眠時無呼吸症候群の有無による平均上行大動脈径の差
(Ed by Sanders NA, et al. Sleep and Breathingより引用)
大動脈瘤の症状
大動脈瘤の多くは破裂しない限り症状がありません。そのため、発見されずに無治療のまま経過し、大動脈瘤の破裂に伴う突然死によって、病気が明らかになることもあります。稀に破裂しなくても症状が出ることがあり、大動脈瘤が発生した部位により症状が異なります。例えば、弓部大動脈の周囲には、食べ物を飲み込んだり声を出したりする際に重要な臓器が存在しており、その部位に瘤が形成されると各臓器が圧迫されて、嚥下障害や嗄声(しわがれ声)などが現れたりすることがあります。腹部大動脈瘤でも、破裂していないのに腹痛や腰痛を自覚することがあり、その多くは切迫破裂といって破裂の前兆の場合ですが、中には炎症性腹部大動脈瘤という特殊な病態で腹痛を生じることもあります。また、細菌などの感染が原因で大動脈に瘤ができる感染性大動脈瘤と呼ばれる病気でも、瘤そのもので痛みを伴います。これらの痛みは瞬間的なものではなく、持続する強い痛みの場合が多く認められます。
大動脈瘤が破裂すると胸腔内や腹腔内に大量に出血し、胸や背中の激しい痛み、腹痛、呼吸苦、意識障害などの重篤な症状を起こし、ショック状態となります。その際は、急速に危険な状態に陥るため、緊急手術でしか救命できない場合が殆どで、突然死することもあります。破裂例の救命率は、院外死亡を含めると10%~20%程度と報告されています。
腹部大動脈瘤のサイズと1年間の破裂率
(Brewster DC, et al. J Vasc Surg 2003より引用)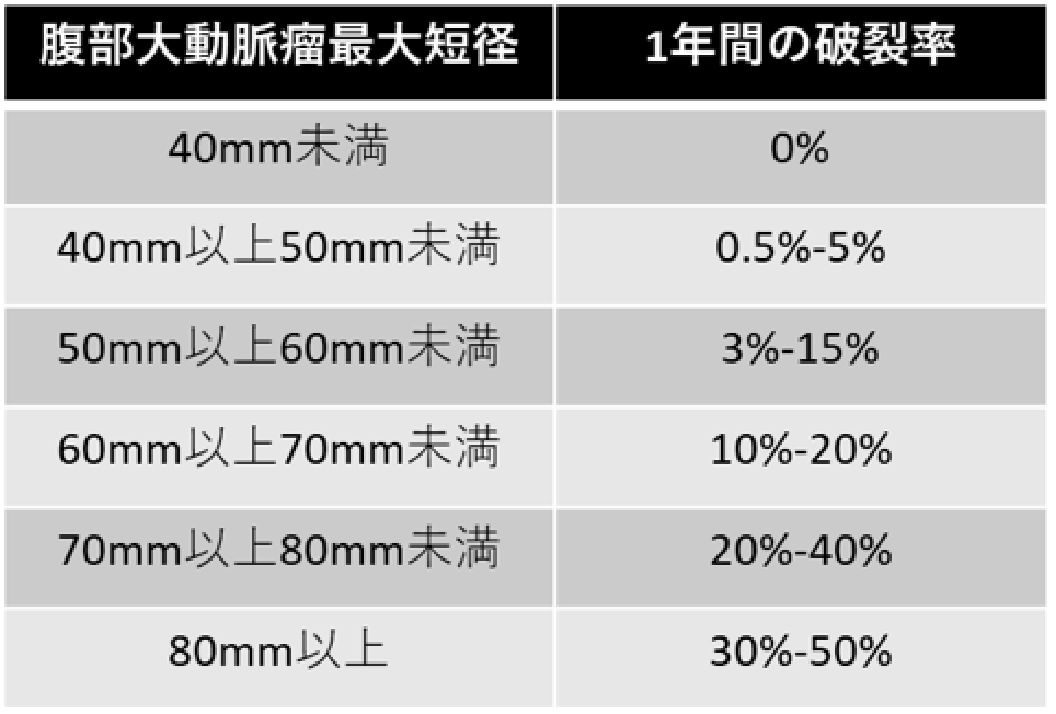
大動脈瘤の検査と診断
大動脈瘤は自覚症状が現れにくいため、定期検診や人間ドック、もしくは別の理由で撮影した画像検査などで偶然に発見されることが少なくありません。例えば胸部レントゲン写真で大動脈の拡大を指摘されたり、心臓から出た直後の部位の大動脈瘤や腹部大動脈瘤の場合は、超音波エコーで指摘されることもあります。正確な診断を行うためには、CTやMRIなどの画像検査が必要で、これらの画像検査を行うことで大動脈瘤が形成されている部位、最大径、主要動脈分岐との関係、動脈壁の性状、壁在血栓の有無、血管の蛇行状況などを正確に評価し、破裂の危険性が高いものであるのかどうかをある程度判定することが可能になります。必要に応じて血管造影も行われますが、近年用いられている検査装置では血管造影と遜色ない正確な3次元画像を構築できます。
診断に関しては、紡錘状瘤の場合は正常の大動脈径の1.5倍以上に拡張している時に大動脈瘤と診断します。そのため、胸部では45mm以上(正常は約30mm)、腹部では30mm以上(正常は約20mm)を一般的に瘤と診断します。一方、嚢状瘤は小さくても形状が明らかであれば瘤と診断します。
大動脈瘤の治療
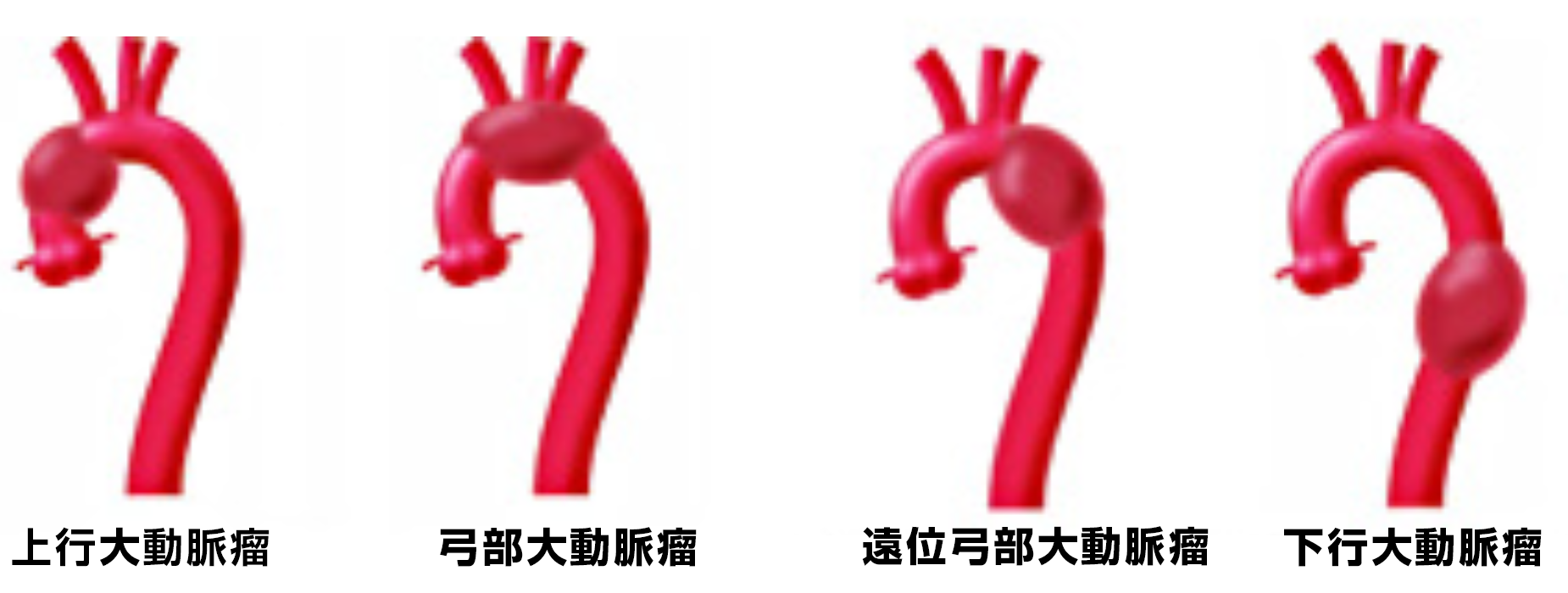
大動脈瘤を指摘されても、破裂の危険性が高くないと判断される場合には経過観察の措置が取られ、降圧療法と動脈硬化危険因子の管理が主体になります。特に、高血圧、喫煙、COPDなどの合併は大動脈瘤の破裂を助長することが報告されているため、これらの治療は重要です。しかしながら、破裂した場合には突然の大出血を起こし、救命の時間を得ることができずに死亡に至る危険性があるため、自覚症状の有無にかかわらず、破裂のリスクを伴う大動脈瘤が発見された場合には、破裂を未然に防ぐための手術が必要になります。
手術適応としては、紡錘状瘤の場合は、まずは最大径によって判断されます。胸部大動脈瘤では60mm以上(一部の施設では50mmとしています)、腹部大動脈瘤では50mm以上(一部の施設では40mm以上としています)が大体の目安とされています。また、適応基準より小さくても6ヵ月で5mm以上の拡大速度であれば手術が考慮されます。嚢状瘤の場合は、サイズが小さくても拡大傾向があれば手術適応となります。また、感染性動脈瘤も破裂する可能性が高いため手術適応となります。
胸部大動脈瘤のサイズと1年間の破裂率もしくは解離率
(胸部大動脈瘤治療ガイドラインより引用)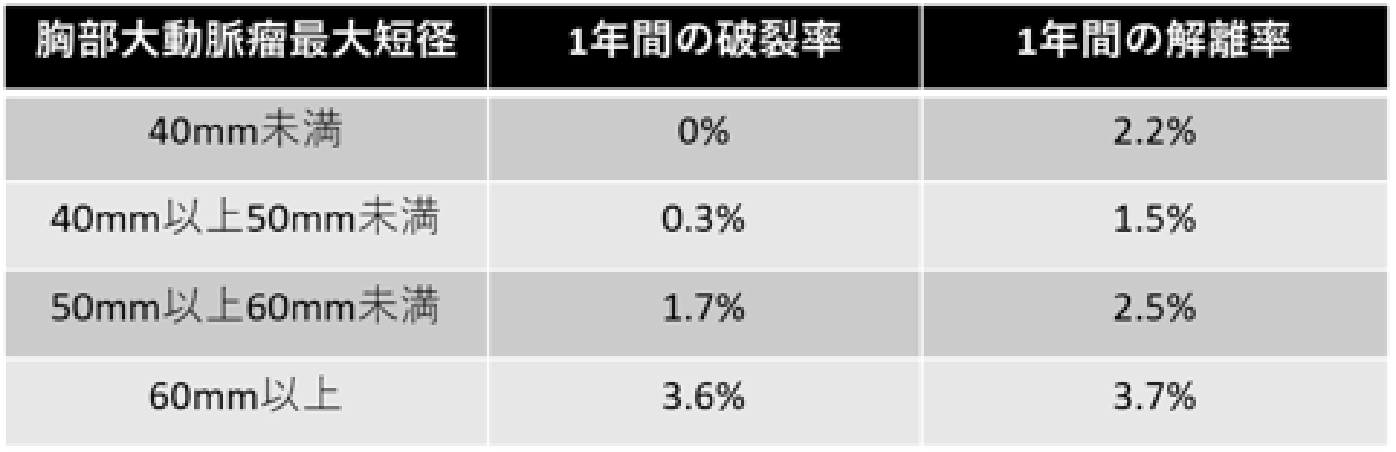
大動脈瘤の手術には、開胸あるいは開腹により大動脈瘤を切除して人工血管を縫い付ける手術と、鼠径部の小さな切開創から大動脈へ折り畳み式のステントグラフトを挿入する手術の2つの方法があり、患者さんの身体機能の状態に問題がなければ、どちらの治療法も実施可能です。ただし、ステントグラフト治療には術後の傷跡が小さいため回復も早く、感染のリスクも少ないという利点はあるものの、その適応には解剖学的な制約があり、大動脈瘤の形がステントグラフトに合わない場合など治療ができないことがあります。そのため、ステントグラフト治療を希望される場合には、CTで詳しく大動脈瘤の形を見た上で実施の可否を判断します。
ステントグラフト内装術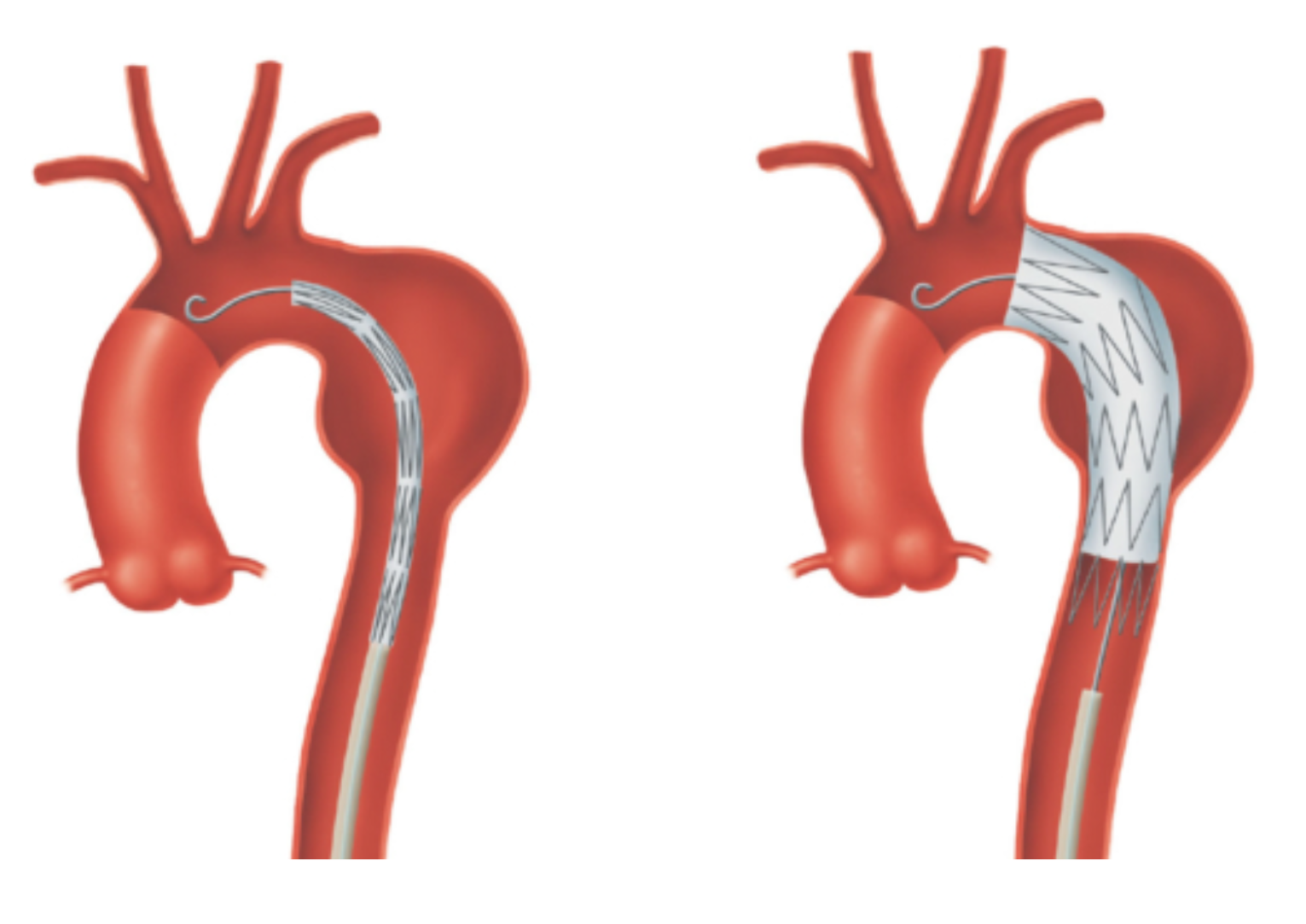
開胸および開腹手術の手技上のデメリットとしては、大動脈瘤の部位によっては心臓を止めたり、頭部の血流を止めたりする場合もあるため、脳梗塞や心不全、心筋梗塞などが起こる可能性があります。また、循環を停止して行うことがあるため、下半身の対麻痺や腹部臓器の障害など重篤な状態を起こす可能性も3%~5%程度あります。一方、ステントグラフト治療の場合は心臓を止めるわけではないので心不全は起こりにくいですが、脳梗塞や腹部及び下肢の血流障害などの合併症が起こり得ます。特に、腸管を栄養する動脈に血栓が詰まった場合には命に関わります。また、血圧に負けてステントグラフトの位置がずれてしまったり、ステントグラフトの隙間から血液が漏れて再び大動脈瘤内に血液が流入したり、カテーテルによる血管損傷を起こしたりする可能性もあり、遠隔期に問題となることもあります。
人工血管置換術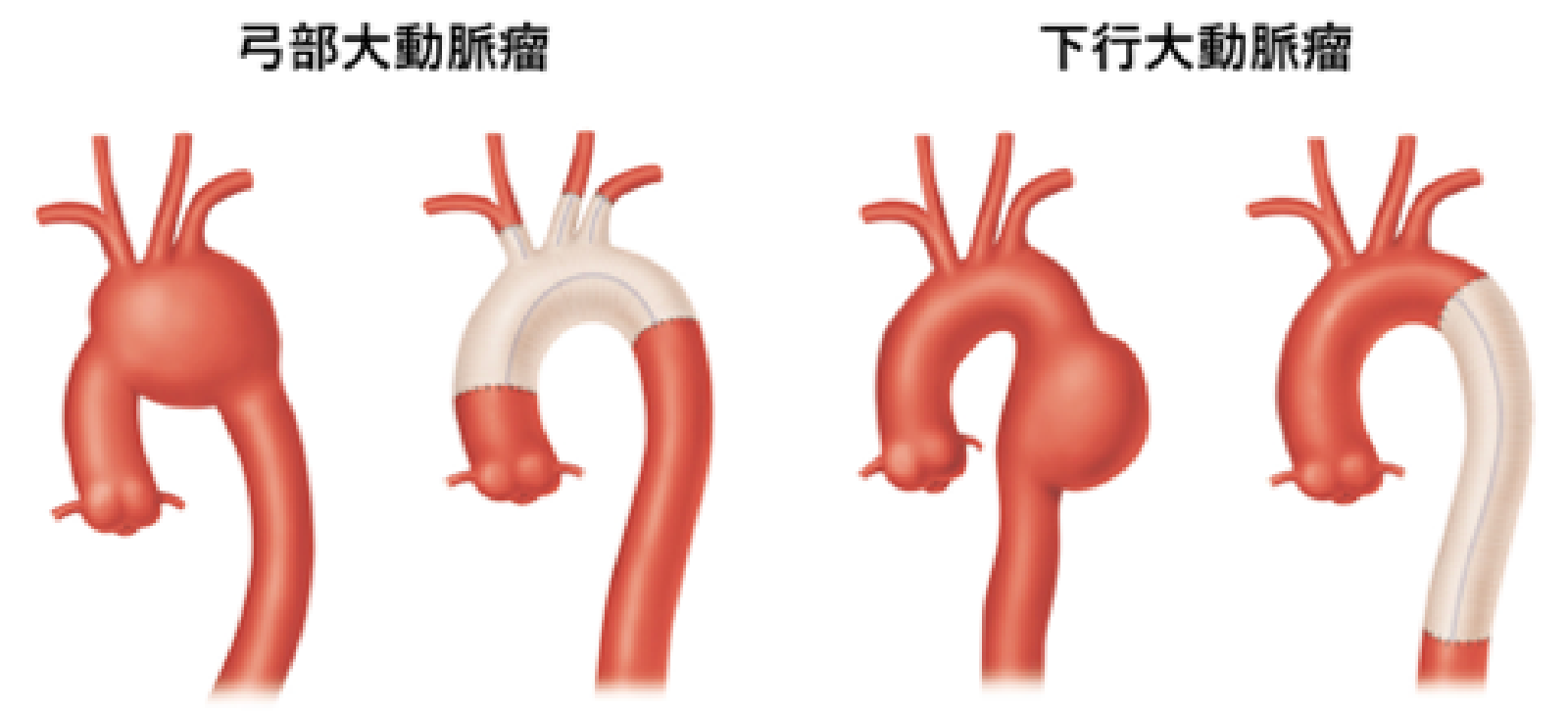
本邦における未破裂動脈瘤に対する手術後在院死亡率は、上行・弓部・下行大動脈瘤で3%~5%、胸腹部大動脈瘤で9%、ステントグラフト治療で0.5%程度と報告されています。