心房細動
心房細動とは
心臓は左右の心房と心室の4つの部屋からなり、全身に血液を送り出すポンプの役割をしています。心房細動とは、本来は一定のリズムで活動すべき心房が無秩序に電気活動をしている状態で、1分間に400回~600回ほどの興奮が規則性なく起こるため、心房が痙攣したように細かく震え、血液をうまく全身に送り出せなくなる病気です。心房細動の患者数は年齢とともに増え、70歳以上では男性の3%~4%、女性の2%程度に認められます。心房細動を発症すると、動悸やめまいなどの症状を自覚することがありますが、半数以上の症例では症状がなく、健康診断で初めて心房細動を指摘される事も少なくありません。心房細動は、発症後の発作の持続期間によって、「発作性」、「持続性」、「永続性」に分けられます。心房細動患者の約半数は発症後7日以内に正常な脈(洞調律)に戻る発作性心房細動ですが、発作性心房細動は放っておくと約半数の症例では発作性から持続性へと進行し、それに伴い塞栓症や脳血管系の合併症や死亡率も増加します。
年代別・性別にみた心房細動の有病率
(Inoue H, et al. Int J Cardiol 2009より引用)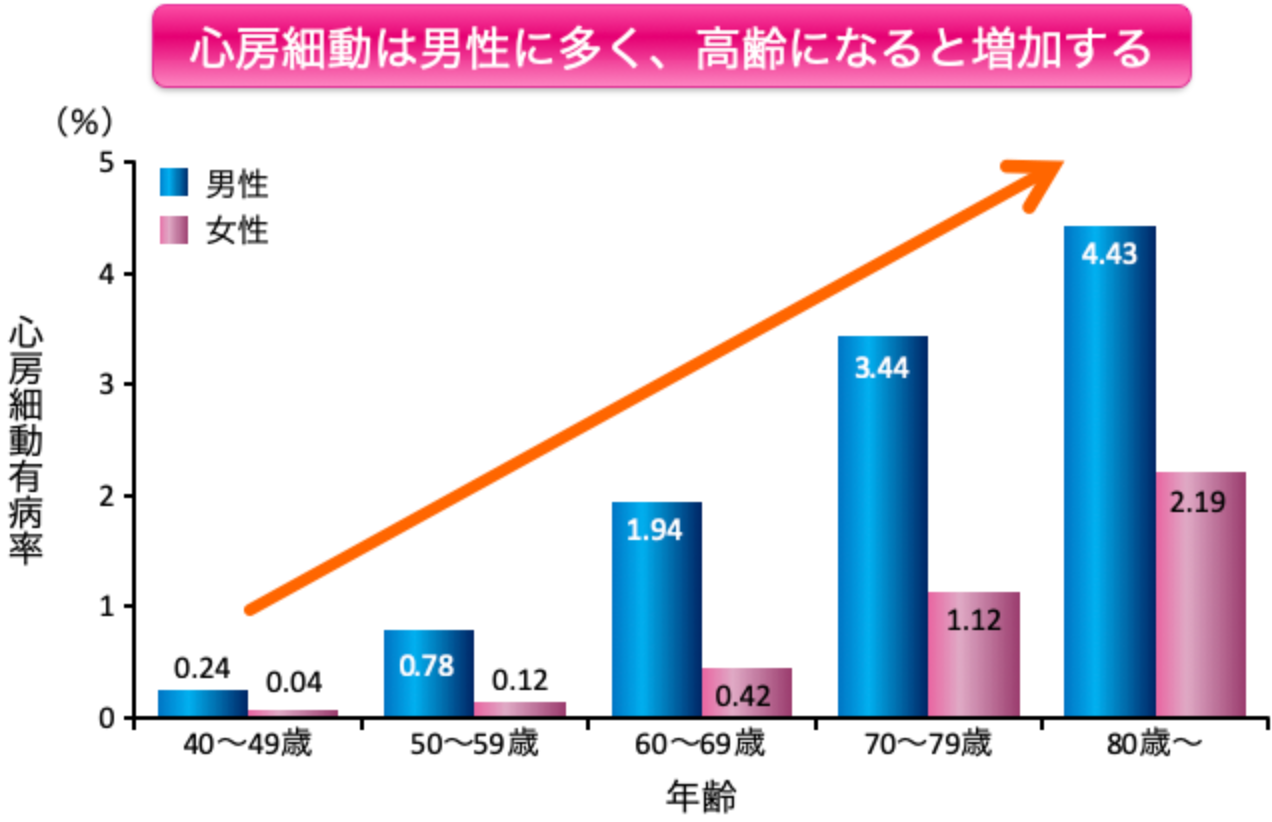
心房細動の症状
心房細動患者の半数以上は症状を自覚しませんが、自覚症状がある場合には、動悸、倦怠感、めまい、ふらつき、胸部の圧迫感や不快感、息切れなどの症状がよく見られます。また、心房細動が起きると心房や心室が協調して働けなくなるため、心臓のポンプ機能が正常時よりも20%~30%低下します。そのため、長期間心房細動が続くと心不全を起こすことがあります。更には、心房細動では、心房自体が震えるようにしか動かないので、血球が滞留してお互いにくっつくことにより血栓が出来やすくなります。発作性心房細動の人でも、持続性心房細動の人でも、その危険性は同じで、年間の脳梗塞と全身性塞栓症の発症率は約3%です。
発作性及び持続性心房細動患者における脳梗塞・全身塞栓症の発症率
(Hohnloser SH, et al. J Am Coll Cardiol 2007より引用)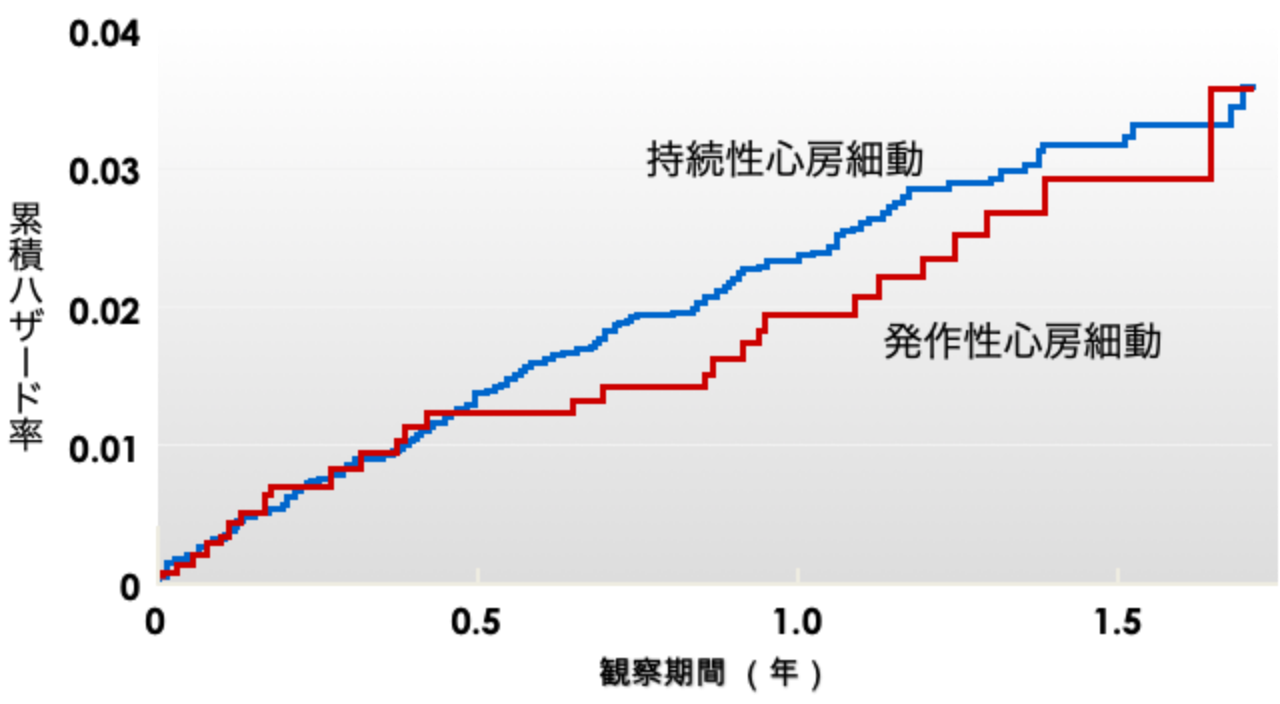
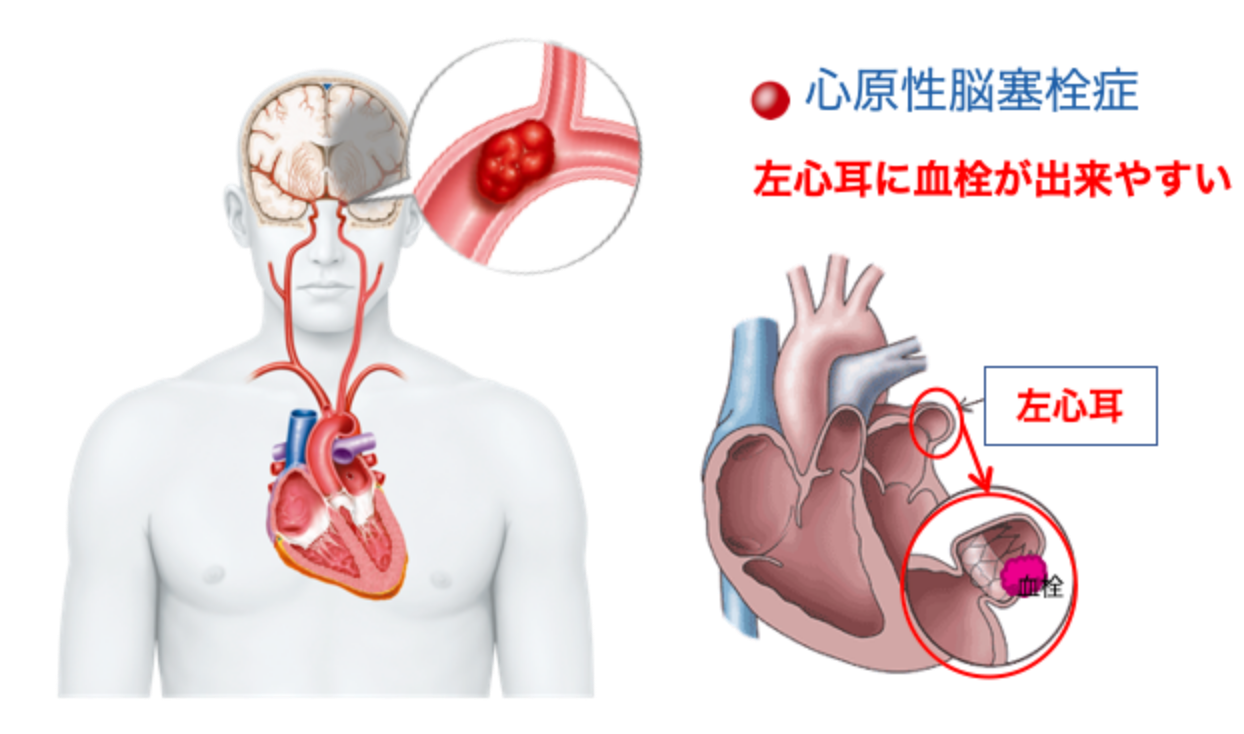
心房内で血栓が形成されると、大動脈に送り出されて脳梗塞を起こす危険性が高くなります。心房細動に関連した脳梗塞は心原性脳塞栓と呼ばれており、脳梗塞の中でも脳の広い範囲に障害を引き起こす可能性のある危険な脳梗塞です。非弁膜症性心房細動の患者では、正常洞調律の人と比べて、脳卒中の危険性が5倍高くなり、約1/3の患者が脳卒中を発症します。
心房細動患者が脳梗塞を発症する危険性を評価する指標として「CHADS2」スコアが あります。1点で2.8%、6点で18.2%と、このスコアが高いほど脳梗塞の発症の危険性 が高くなりますが、スコアが0点でも脳梗塞を発症する危険性は0ではありません。
CHADS2スコア別の脳梗塞年間発症率
(Gage BF, et al. JAMA 2001より引用)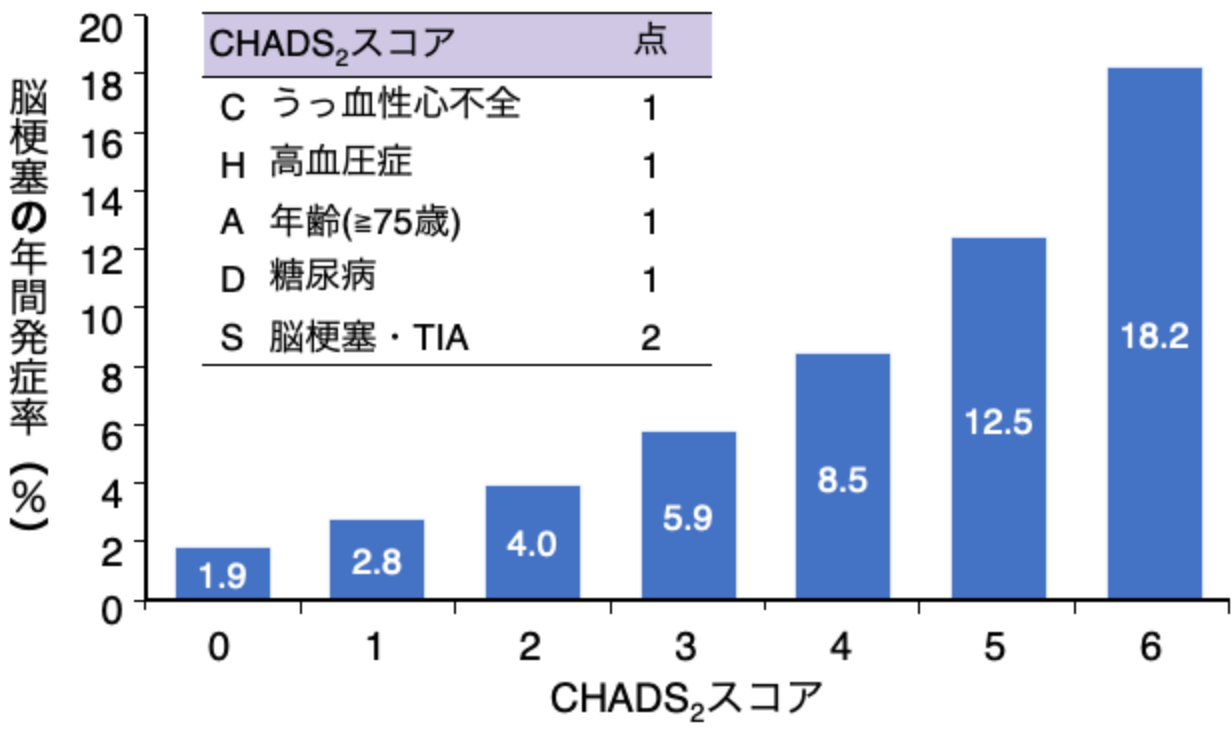
心房細動の原因
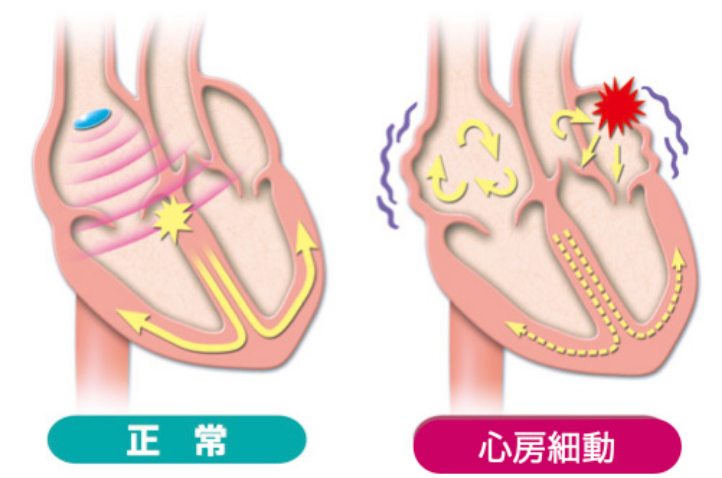
適切な心臓の活動は電気活動を介して達成されています。電気活動は、右心房に存在する洞結節と呼ばれる部位から発生しており、心房から心室へと一方通行で電気が伝わっています。健康な人の脈拍数は、およそ1分間に60回とされており、これは洞結節が1回興奮することで、それに対応して心室が収縮することを示しています。
しかし、心房細動を発症すると、洞結節以外に心房内の複数箇所で電気興奮が起こります。そのため、洞結節を起源とする電気活動がうまく調整を取れなくなり、心房全体でバラバラに電気活動を起こします。心房で生じたバラバラな電気活動がランダムに心室に伝わることで、心室の脈拍も不規則になります。ただし、正常な脈拍リズムと異なり、心房細動を発症しているときには、1対1で心房と心室の収縮が起こるわけではありません。そのため、心房が数回収縮する間にランダムな割合で左心室が収縮します。
心房細動そのものは、比較的よく見られる心臓に関連した不整脈ですが、心房細動を引き起こす病気は多岐に渡り、弁膜症や虚血性心疾患、高血圧、睡眠時無呼吸症候群などとの関わりも指摘されています。若年の方であっても、例えば甲状腺機能亢進症の人やストレスを抱えている人などでは発症する可能性が高くなります。
弁膜症以外の心房細動の主な原因
心房細動の診断
1)安静時12誘導心電図検査
最も基本的な検査として、12誘導心電図の記録を行います。心房細動が起きている時に検査を行えば、心房細動の診断が可能です。しかし、発作性心房細動の場合は、不整脈発作が起きていないときに検査を行っても異常が検出できないため、心電図検査で異常が無くても心房細動が否定できるわけではありません。また、症状が現れていないときに、定期検診で偶然発見されることもあります。

2)ホルター心電図(24時間心電図検査)
通常の心電図検査で発作が捉えられない時には、ホルター心電計という携帯型の心電図を用いて、患者さんの日常生活に合わせて24時間の心電図を連続記録します。なお、発作性心房細動が強く疑われ、通常の24時間記録では発作が捉えられない場合には、最長1週間の連続記録をすることもあります。また、必要に応じてイベントレコーダーといわれる携帯型の心電計で、発作時のイベントのみを24時間以上記録する場合もあります。
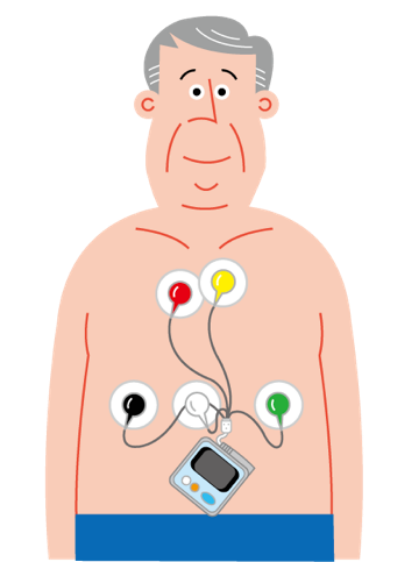
3)心エコー検査
超音波により、心臓の収縮力、心拡大や心肥大の有無、心臓弁膜症の有無などを確認します。また、心房の中に血栓が出来ていないかも確認が可能です。エコー検査は体への負担が少ないため基本的な検査として行われます。しかし、血栓が出来やすい左心房は体の表面から遠い位置にあるため、通常のエコー検査では詳細に確認できない場合があります。そのような時には、食道にエコーを挿入して超音波検査(経食道心エコー検査)をする必要があります。また、より詳細な情報を得るために、心臓CT検査や心臓MRI検査を併用することもあります。
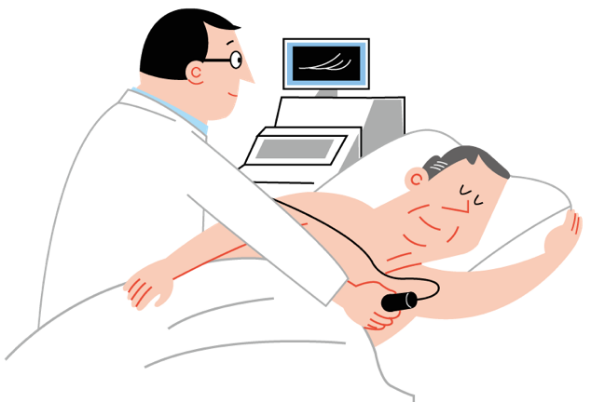
4)心臓電気整理検査
電極カテーテルを心臓に挿入し、心臓内の電気信号を調べます。この検査中に色々な薬を投与したり、カテーテルで刺激を与えたりすることで、意図的に不整脈を誘発して、不整脈の原因、発生源、重症度、有効性のある薬の判定などを行い治療方針を決めます。患者さんごとに最適な治療方針が決定できるため、非常に重要かつ有効な検査ですが負担が大きい検査でもあります。
心房細動の治療
1) 薬物療法
薬物療法には、抗凝固療法と抗不整脈療法の2つがあります。心房細動の薬物治療では、不規則な脈をコントロールするという以上に、脳梗塞発症を予防するという点が重要になります。
抗凝固療法は、心房細動の最も大きな合併症である脳梗塞を予防するために、血液を固まりにくくする「抗凝固薬」を内服します。従来の抗凝固薬には食事に制限がありましたが、近年登場した抗凝固薬には食事制限が不要なものもあります。抗凝固薬の内服では副作用として出血が起こりやすくなるため、薬剤管理が重要になります。
抗不整脈療法は、脈拍を整える「抗不整脈薬」を内服します。おおよそ1分間に140回以上の頻脈が長く続くと、心臓の動きが悪くなって心不全を起こす危険性があります。そのため、抗不整脈薬は、心房細動を止めて正常な脈に戻すか、もしくは心房細動は止めずに脈拍数を遅くするかのいずれかの目的で内服します。症例によって目的は変わり、前者の目的のためには、心臓の細胞の興奮を抑えるタイプの薬剤が用いられ、後者の目的のためには、交感神経の働きを抑えるβ遮断薬や、心房と心室の刺激伝導を抑えるカルシウム拮抗薬がよく用いられます。
心房細動患者に対する抗凝固薬の脳梗塞予防効果
(Hart RG, et al. Ann Intern Med 2007より引用)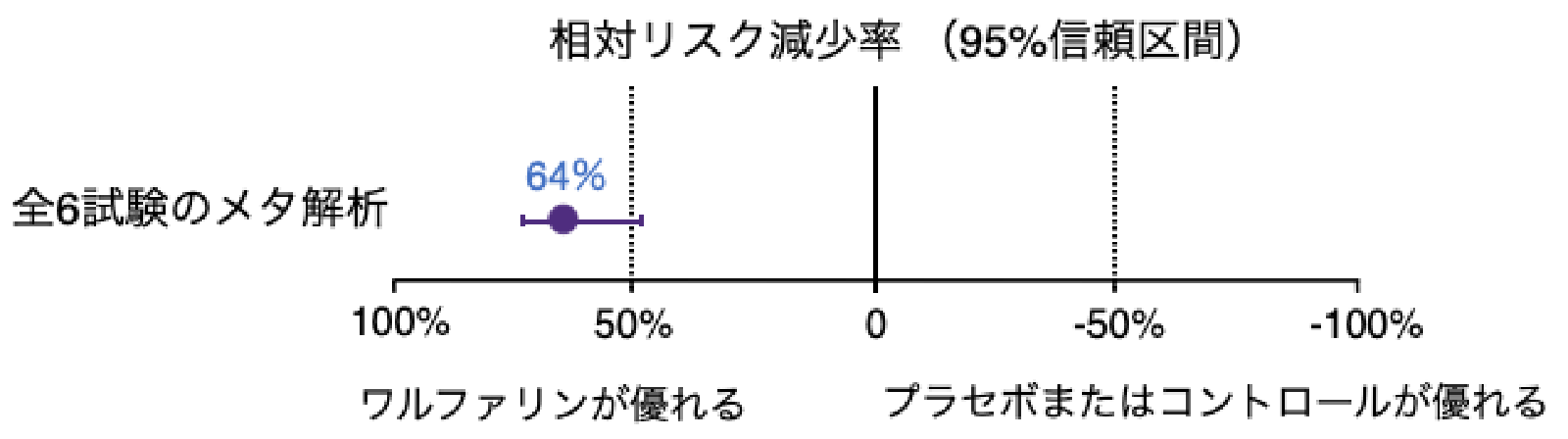
2) カルディオバージョン
カルディオバージョンは、直流電流を一瞬、体に流して不整脈を止める治療法で、殆どの心房細動を停止させることが出来ます。心房細動を止める程度の電流でのカルディオバージョンでも強い刺激を与えるため、患者さんには数分間~10分程度麻酔薬で寝てもらって、その間に治療を行います。
カルディオバージョンは、薬剤を試して無効な場合に行いますが、症状がひどい場合には直ちに行う場合もあります。ただし、心房細動そのものを治療するわけではないため、カルディオバージョンで発作が止まっても、すぐに再発することもあります。
除細動器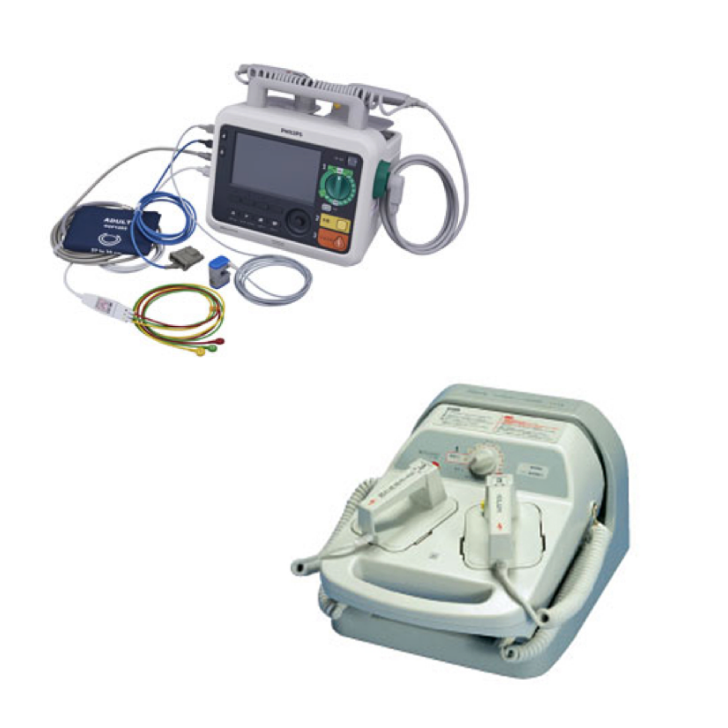
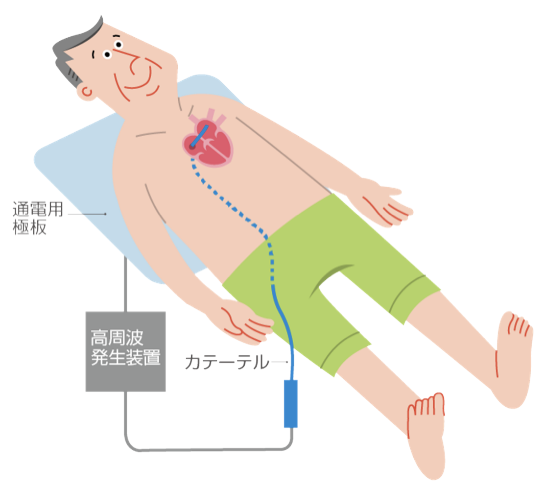
3) カテーテルアブレーション
薬物治療では心房細動が十分に抑えきれない場合や、動悸などの症状がある発作性心房細動などでは、カテーテルアブレーション治療を検討します。また最近では、カテーテルアブレーションの適応範囲も広くなってきており、薬物療法の効果を十分に検討しなくてもカテーテルアブレーションを行う機会も増えています。なお、海外のデータでは、カテーテルアブレーションと薬物療法では、死亡や入院に関してはカテーテルアブレーションの方が成績が良いことが報告されています。更に、アブレーション技術も年々進歩しており、近年ではクライオ(冷凍)、ホット、レーザーといったバルーンを用いたアブレーションも行われています。カテーテルアブレーションは、全ての心房細動に有効なわけではなく、一度心房細動が治まっても再発して、二度、三度と治療が必要になる場合もあります。
カテーテルアブレーション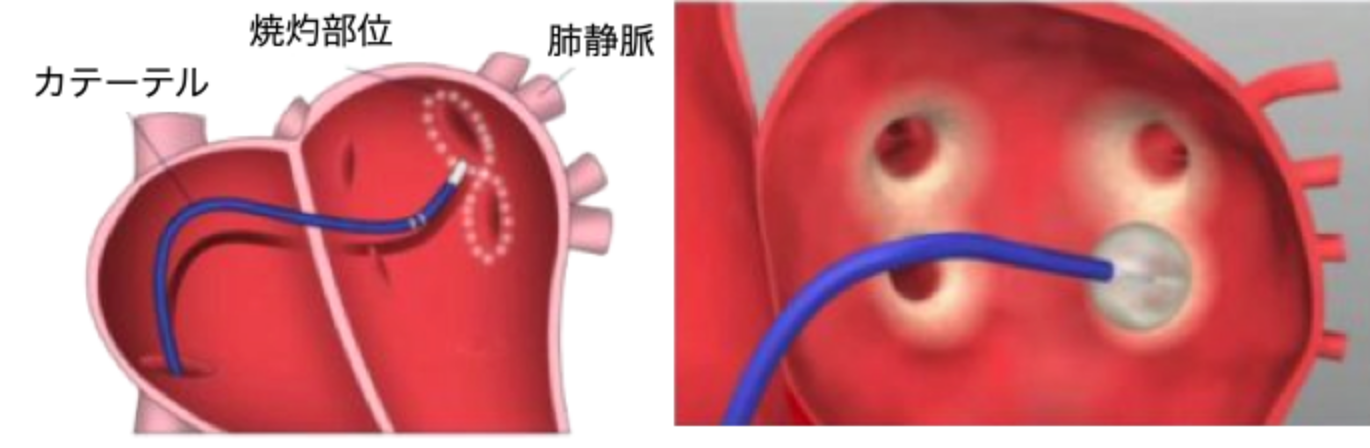
4) 外科治療
心房内に生じる異常な電気信号を遮断するために、開胸手術により心房に高周波電流で心筋の変性壊死を起こさせて電気的な隔離線を引き、心房細動を治療する方法で、メイズ手術と呼ばれます。負担が大きいため単独で行われることは殆どなく、僧帽弁や大動脈弁などの弁膜症や心房中隔欠損、冠動脈疾患などの器質的心疾患に伴う心房細動に対して同時手術として行われることが殆どですが、適切な抗凝固療法にも関わらず心内血栓に伴う脳梗塞などの血栓塞栓症の既往がある場合や、カテーテルアブレーションの不成功例や再発例においても適応になります。この手術では、70%~90%で心房細動を洞調律に回復させることが出来ます。
左心房のメイズ手術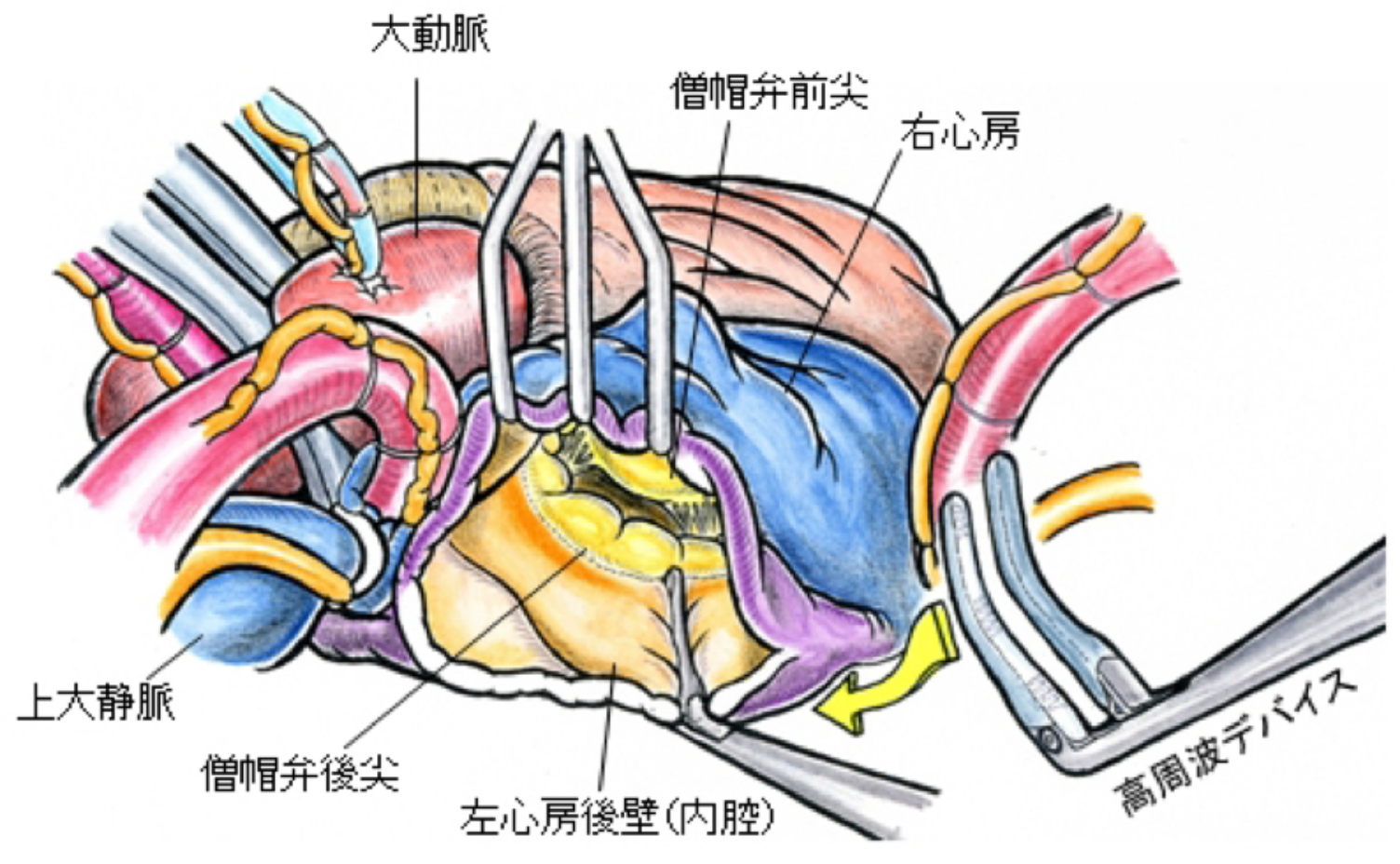
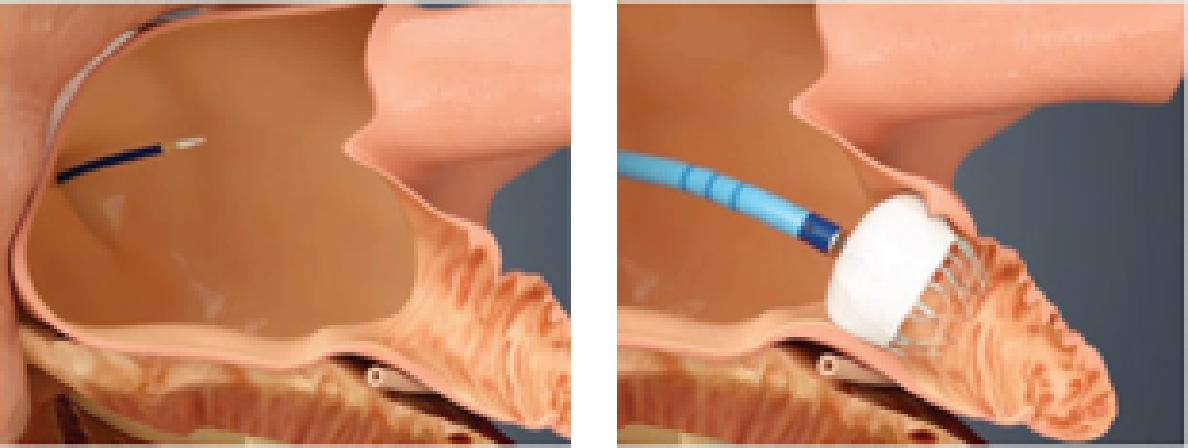
5) 経皮的左心耳閉鎖術
非弁膜症性心房細動では、脳卒中の原因の90%以上が左心耳内で形成された血栓に由来します。そのため、左心耳を閉鎖することが脳卒中の危険性を低減する有効な方法となります。左心耳閉鎖デバイスの留置は、非弁膜症性心房細動の患者のうち、長期間の抗凝固薬の服用が出来ない患者に対して行われる1回限りのカテーテル治療で、ナイチノールと呼ばれる特殊な金属から作られた自己拡張型の閉鎖栓を左心耳入口部あるいはわずかに遠位側の位置に永久に留置します。本治療を行うことで抗凝固療法を中止することが出来るため、出血リスクを大幅に軽減することが可能です。この治療法は、手術の時と同じように人工呼吸器を使った全身麻酔下に行います。
経皮的左心耳閉鎖術