PAD(末梢動脈疾患)
PADとは
末梢動脈疾患(Peripheral Arterial Disease: PAD)は、主に手足、特に下肢の血管が動脈硬化によって狭くなったり閉塞したりすることにより血流の悪化による血行障害が起こり、手先や足先に十分な血液が供給できなくなる病気です。以前は閉塞性動脈硬化症と呼ばれていましたが、最近ではPADという呼び方が一般的になっています。50歳以上の男性に起こりやすい病気ですが、高齢化や食生活の欧米化に伴いPADの患者数は増加しており、患者数は約350万人以上と報告されています。
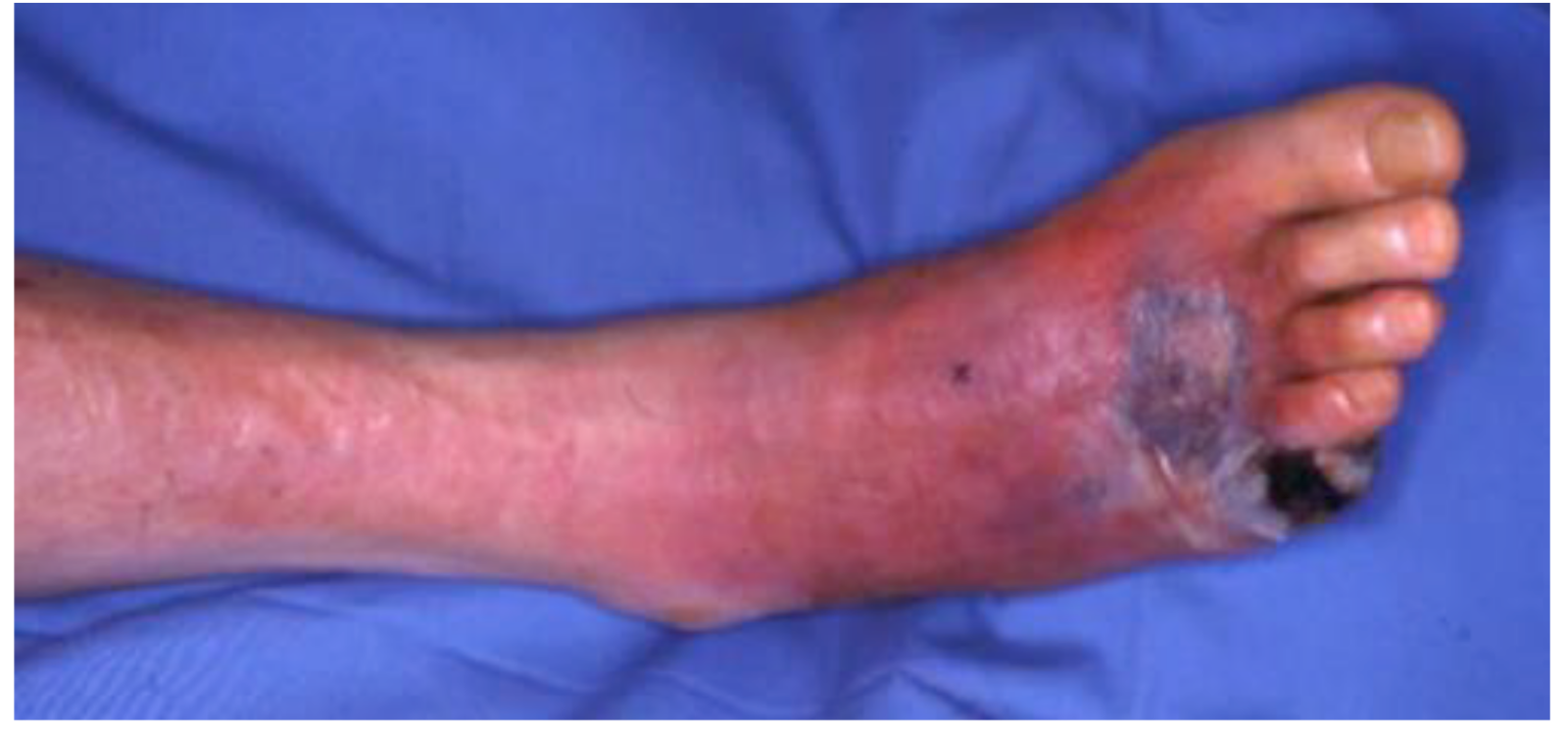
PADによる下肢血行不全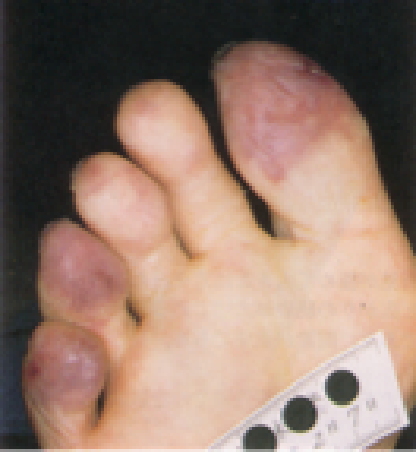
PADの多くは下肢で発症し、治療せずに放置していると歩行が困難になり、更に重症になると下肢の壊死のために下肢の切断を余儀なくされることもあるため、早期の診断と治療が必要です。また、PADが存在する場合には、他の部位の動脈でも動脈硬化が進行していることが多く、虚血性心疾患(狭心症、心筋梗塞など)や脳梗塞を発症するリスクが高いため全身の動脈硬化の検査が必要で、早期の診断は全身の動脈硬化性疾患の予後改善に直結します。なお、PADが原因で死亡することは多くはありませんが、PADは全身の動脈硬化が下肢に症状として現れたものであることが多いため、PADを発症すると死亡リスクが高くなり、例えば軽症のPADの合併では死亡率は2.5倍になり、重症のPADの合併では5年間で約半数の人が死亡します。すなわち、死亡率だけで考えるとPADは乳癌や大腸癌よりも予後の悪い病気です。また、PADの死亡原因の75%は脳血管疾患や冠動脈疾患などの脳心血管死であることも報告されています。
PAD患者の重症度別生存率
(Norgren L,et al. J Vasc Endovasc Surg 2007より引用)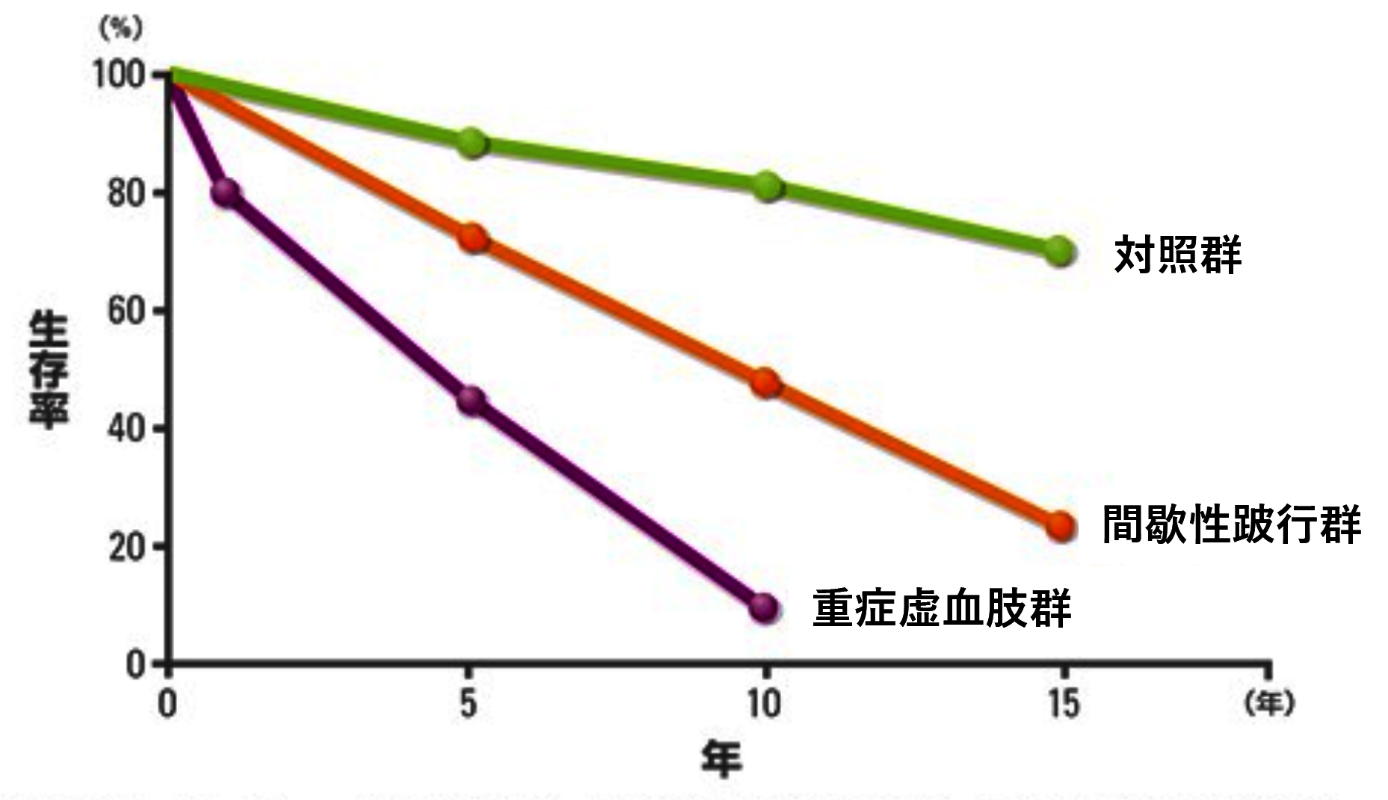
5年間の相対死亡率
(REACH Registry News Letterより引用)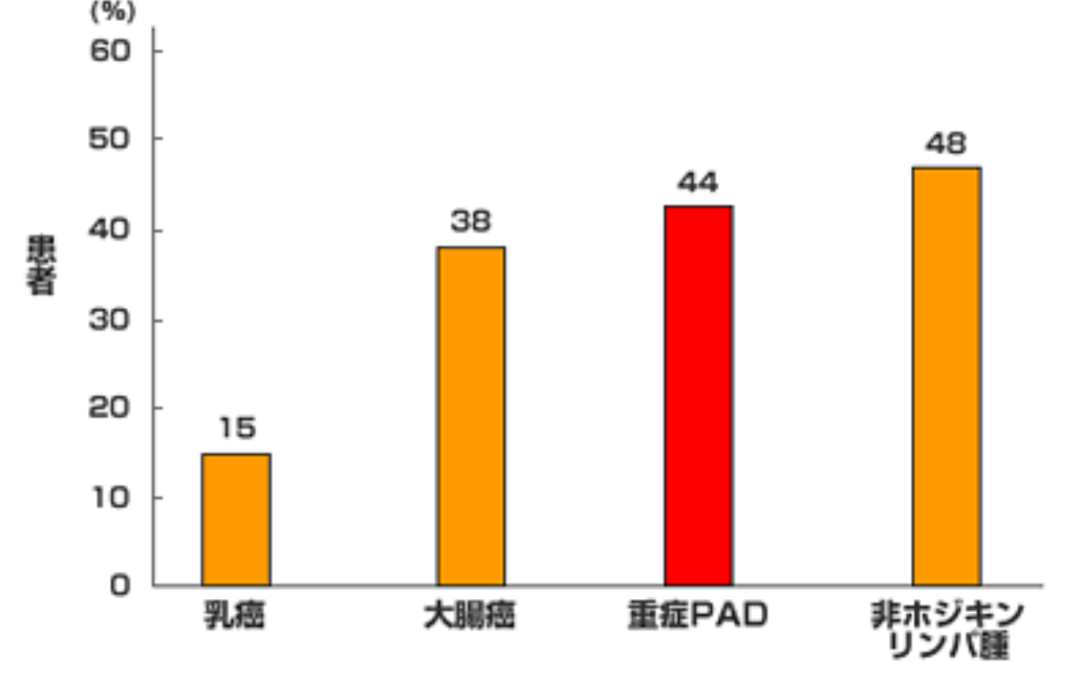
全身の動脈硬化を評価する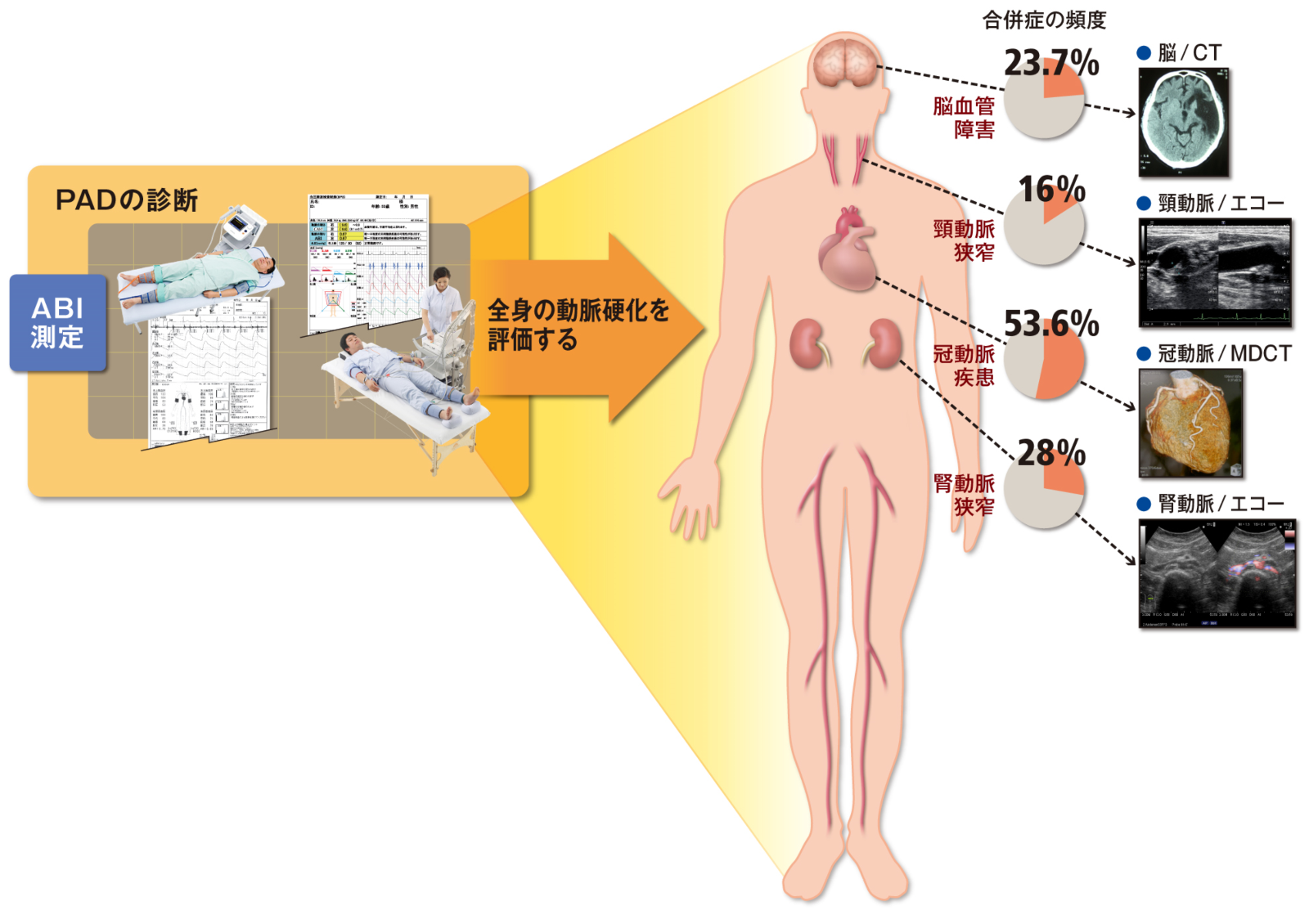
PADの原因
動脈硬化
PADは誰にでも起こりうる病気であり、日本人では65歳以上の人の3.4%がPADを発症しています。喫煙はPADの発症リスクを高めることが知られており、喫煙者では非喫煙者に比べてPAD発症率が4倍高くなり、治療を要する症状の出現も3倍高くなります。糖尿病もPADの主なリスク因子として知られており、糖尿病患者ではPADの発症率が3倍~4倍高く、本邦の65歳以上の糖尿病患者では12.7%の人がPADに罹患しています。また、糖尿病患者ではPADが重症化しやすく、治療のために下肢切断を余儀なくされる割合も7倍高くなることが報告されています。その他のリスク因子としては、メタボリックシンドローム、脂質異常症、高血圧症、慢性腎疾患、運動不足、アテローム性動脈硬化症の家族歴、などが知られています。
PADの症状
症状は大きく4つの段階に分けられます。初期では、手足がしびれて、青白く冷たいような感じになりますが、30%程度の人は自覚症状がありません。しかしながら、無症状でもPADに罹患したまま放置していると死亡率が3.8倍に増加することが報告されているため積極的な介入が必要です。次の段階では、歩行に対処できるだけの血液供給がなくなるため、少し歩いただけで、下肢(股関節から足首まで)、特にふくらはぎに疲れ、だるさ、痛み、こむら返りなどの症状が生じて歩行が困難になります。このとき、数分~10分程度休憩すると血液の供給が改善するため痛みが改善し、また歩けるようになるのが特徴です。この症状は間歇性跛行と呼ばれ、PADの症状として最も多いものです。米国で行われた大規模研究の結果では、間歇性跛行の症状のあるPAD患者で、4年間の間症状が変化しなかった人は僅か30%でした。間歇性跛行を伴う血管病は他にも多くありますが、①一定の距離以上歩いた時に歩行障害が起こりやすい、②症状が毎回同じように起こる、という特徴があるときはPADによる間歇性跛行を強く疑います。更に病気が進行すると、安静にしていても足が痛むようになり(特に夜間)、深爪や小さな傷も治りにくくなります。末期になると、少しの傷が原因で足先やくるぶしに潰瘍ができ、壊死することも多くあります。また、細菌感染を伴うことも稀ではありません。最悪の場合は下肢切断を余儀なくされます。なお、PAD患者のおよそ15%~20%が間欠性跛行から重症虚血肢に移行すると推定されています。
PADの重症度分類(Fontaine分類)と治療法の選択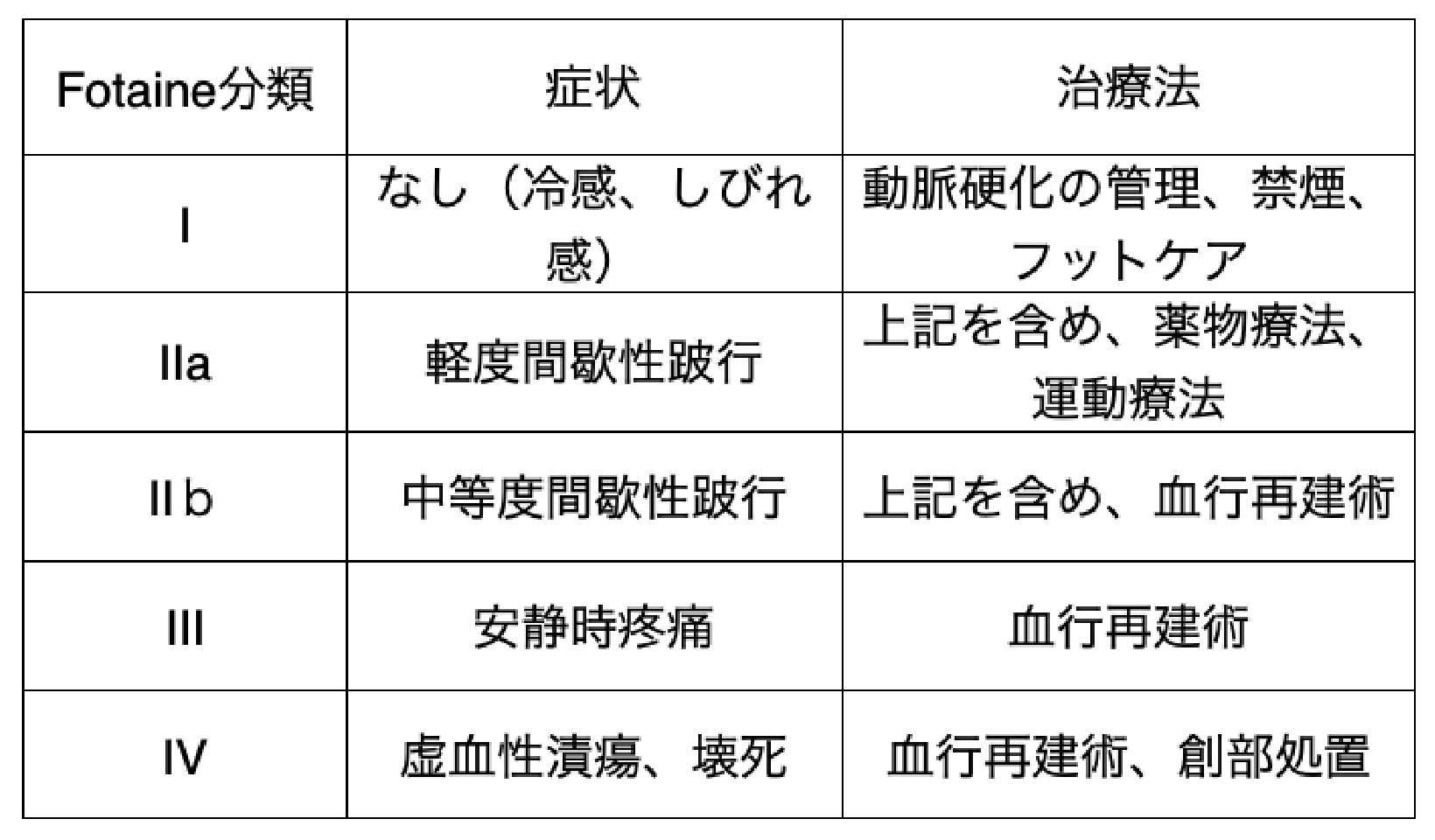
PADの検査
視診や触診により下肢末梢の血流低下の有無の確認をまず行います。PADが疑われるようなら、両足と両腕の血圧を同時に測って、その比率を求めるABI(Ankle Brachial Index: 足関節上腕血圧比)検査を施行します。通常は下肢の血圧の方が上肢の血圧より高いので1.0以上が正常となりますが、下肢の血流に異常があると1.0未満となり、特に0.9未満であればPADの可能性が高く、またABIが低いほど重症であり脳心血管事故のリスクが高くなります。ただし糖尿病患者や慢性腎不全(特に血液透析)の患者では、ABIが1.0以上でもPADを否定できません。ABIで異常があれば、次に下肢動脈エコー検査を行い、下肢動脈の血流を評価します。エコー検査では、血液の流れを確認することが可能であり、狭窄を起こしている状況をリアルタイムで確認できます。
下肢動脈エコー検査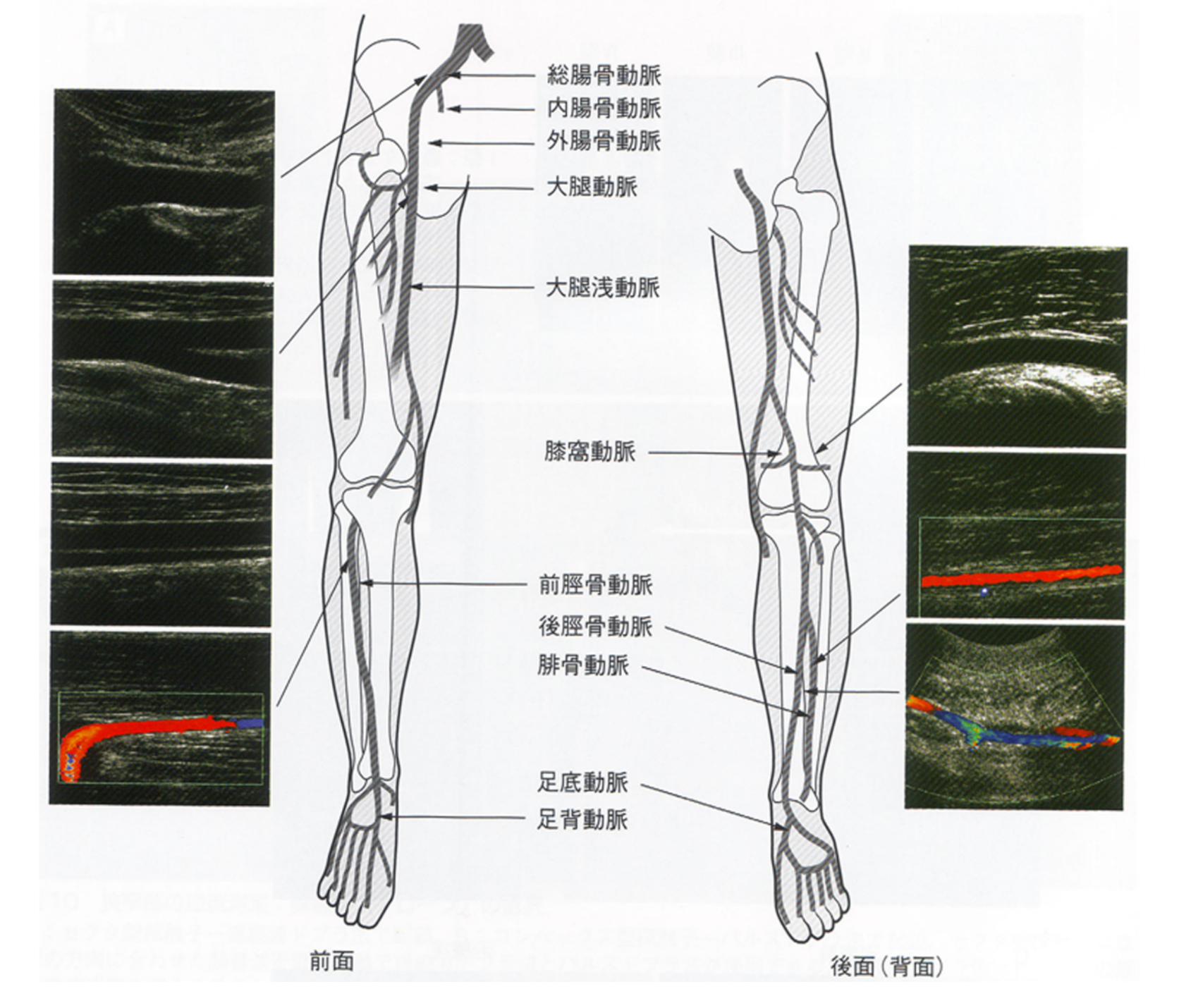
更に、狭窄の部位や形態を確認したり治療方針を決定するために、造影CT検査やMRA検査を行います。より詳しい情報を得るためには、カテーテルによる下肢動脈造影検査を行う場合もあります。その他、必要に応じて運動負荷検査、レーザードプラ、サーモグラフィーなどの検査が行われることもあります。
下肢MRA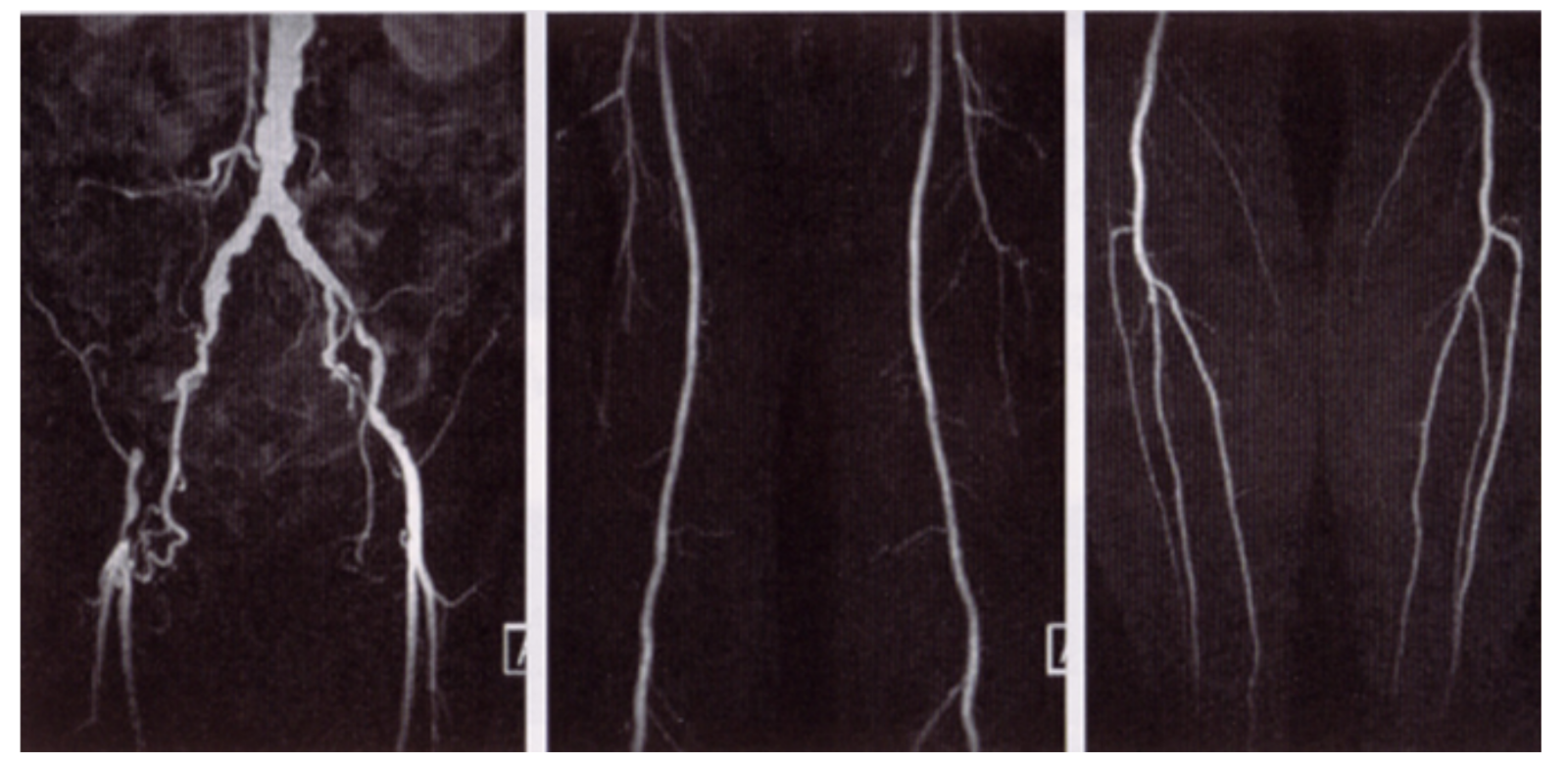
サーモグラフィー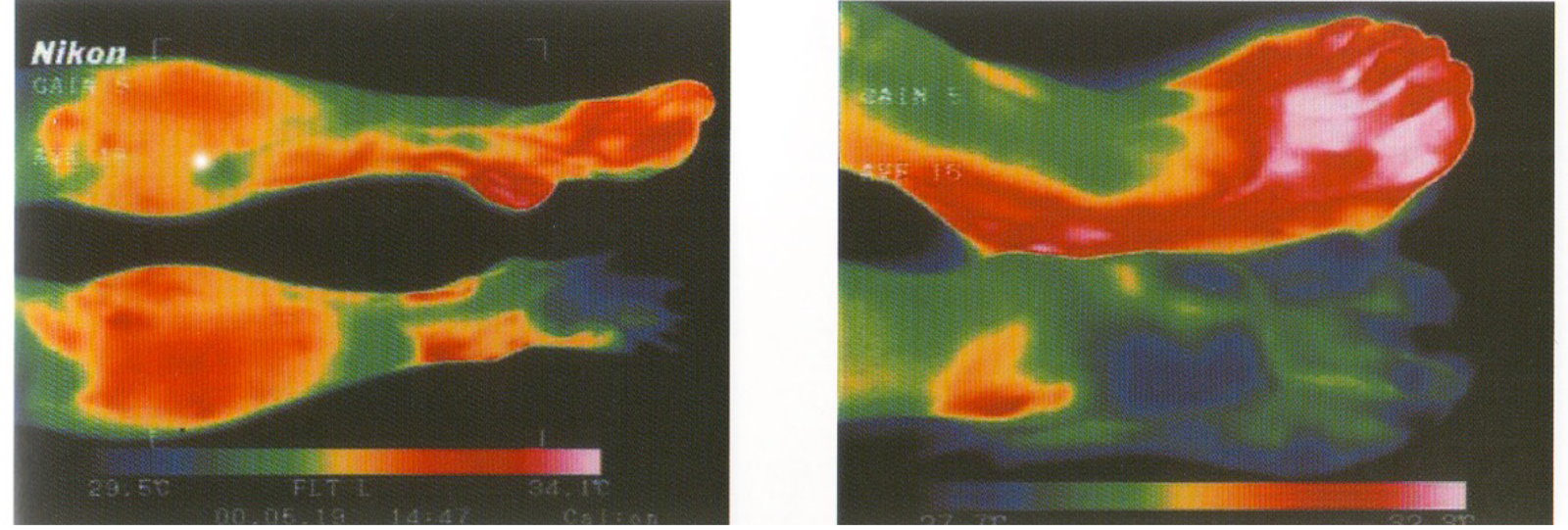
PADの治療
PADは動脈硬化が基になって発症する病気のため、動脈硬化を起こす原因疾患の正常化を目指した治療が必要です。また、タバコには血管を収縮させる作用のあるニコチンが含まれているため、禁煙をすることが大原則になります。 更には、フットケアを行ったり、足に合った靴を選ぶなどの配慮も必要です。
足に合う靴
(田辺三菱製薬ホームページより引用)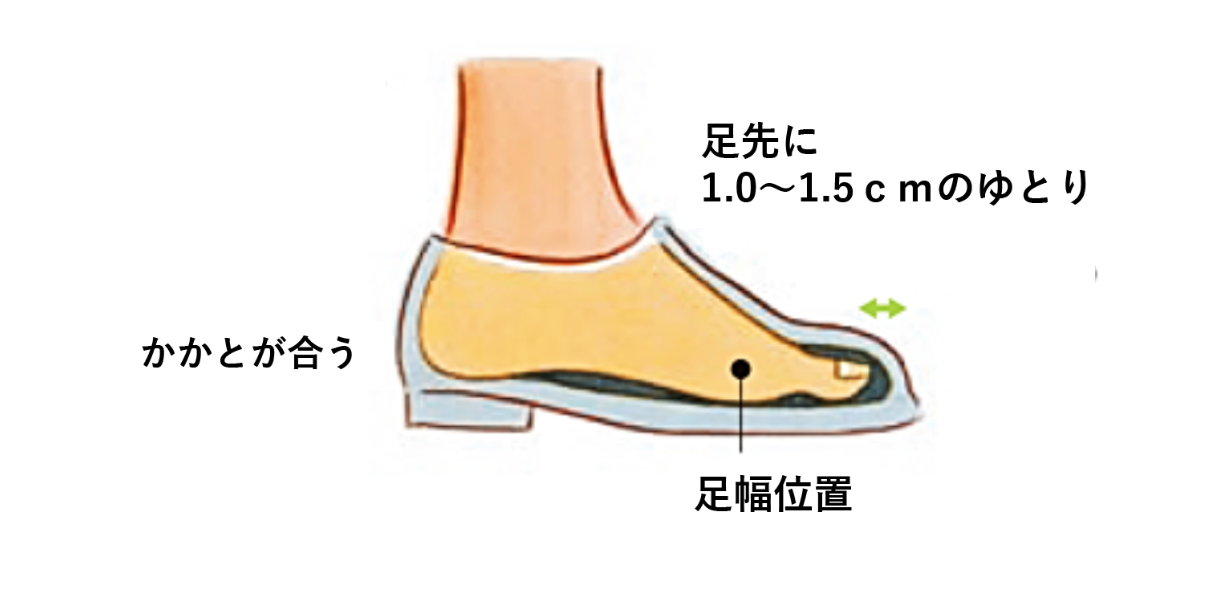
PADの治療の基本となるのは薬物療法ですが、重症度により治療法が異なってきます。間歇性跛行が見られる場合には、運動療法と薬物療法が必要になります。運動療法の基本は歩くことで、間歇性跛行が生じる運動量まであえて運動負荷を行うことにより、足の血流がよくなるだけでなく、天然のバイパス路である側副血行路が発達して歩行可能な距離が延びます。薬物療法では抗血小板剤や末梢血管拡張薬の投与などが行われます。血管狭窄の程度が強くなると、運動療法や薬物療法だけでは不十分であり、カテーテルによって狭くなった動脈を広げる血管内治療(バルーンによる拡大やステント留置など)や、硬くなった血管の内膜を取り除く内膜摘除術、人工血管や自分の静脈を用いたバイパス手術といった血行再建術を行います。
バルーンによるカテーテル治療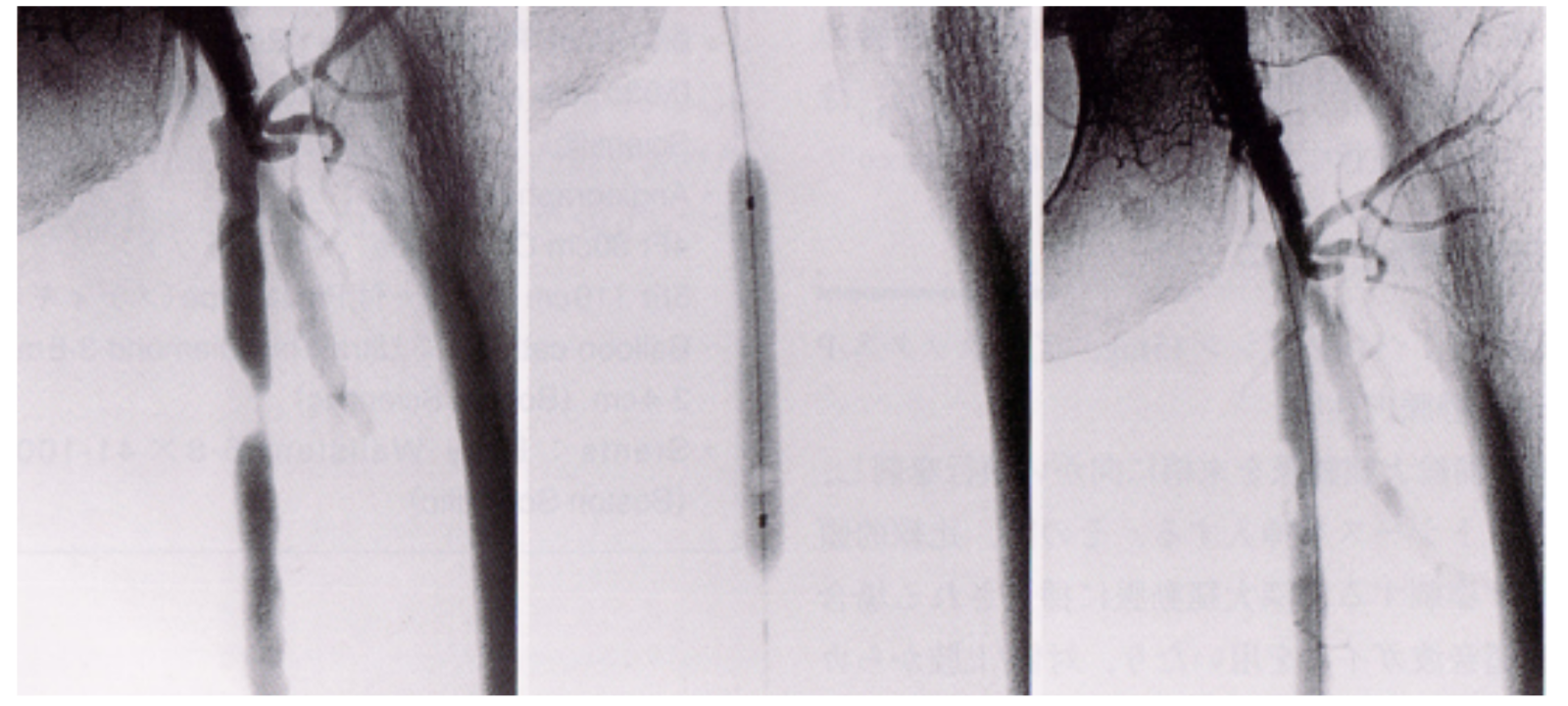
血行再建術が行えない場合には、新しい血管を作り出す血管新生療法がおこなわれることもあります。また、重症虚血肢に対しては、炭酸泉療法が併用されることもあります。なお、潰瘍や壊死があれば外科的治療が必要になりますが、切断せざるを得ない場合もあります。
重症虚血肢