睡眠時無呼吸症候群と認知症
1.閉塞性睡眠時無呼吸症候群と認知機能障害
閉塞性睡眠時無呼吸症候群(Obstructive Sleep Apnea: OSA)は、間欠的な低酸素血症や頻回の覚醒反応により、高血圧、糖尿病、脳心血管障害をはじめとする様々な疾患の発症に関与することが知られていますが、近年OSAが認知機能へ影響を及ぼすといった報告が多く認められることを背景として、認知障害も睡眠障害国際分類における成人OSAの診断基準の項目の一つに加わっています。
OSAによる認知症発症と認知機能低下のリスク
(Yue L, et al. JAMA Neurol 2017より引用)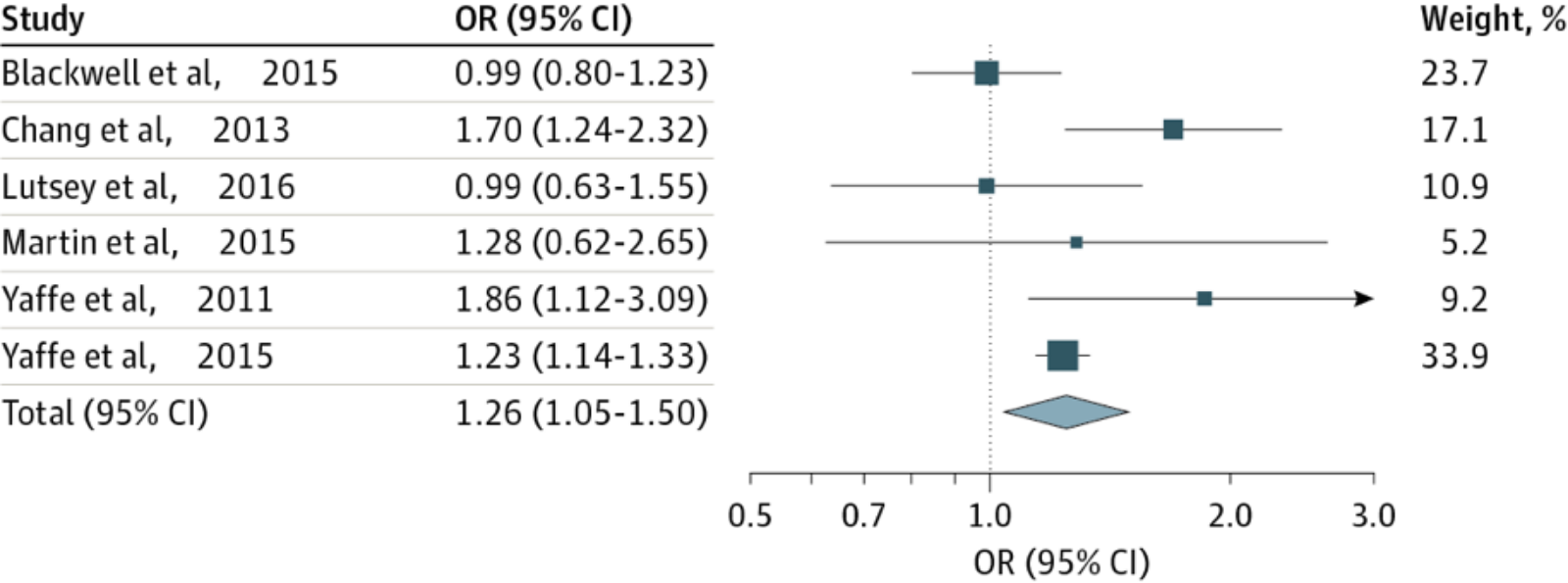
OSAと認知機能障害は、いずれも加齢とともに増加し、OSAがある場合には加齢に関連した認知機能障害をきたしやすくなります。認知症におけるOSAの合併は、レビー小体型認知症の35%~60%、アルツハイマー病の30%~70%に認められており、健常者と比べて2.2倍~16.5倍の発症率であり決して少なくありません。また、パーキンソン病においても20%~60%の頻度でOSAが合併しており、認知機能障害を伴うパーキンソン病患者では、海馬と前頭葉の萎縮が認められ、OSAによる障害部位と重複します。また、OSAは脳梗塞や脳出血などの脳血管病変に起因する脳血管性認知症の原因としても重要です。
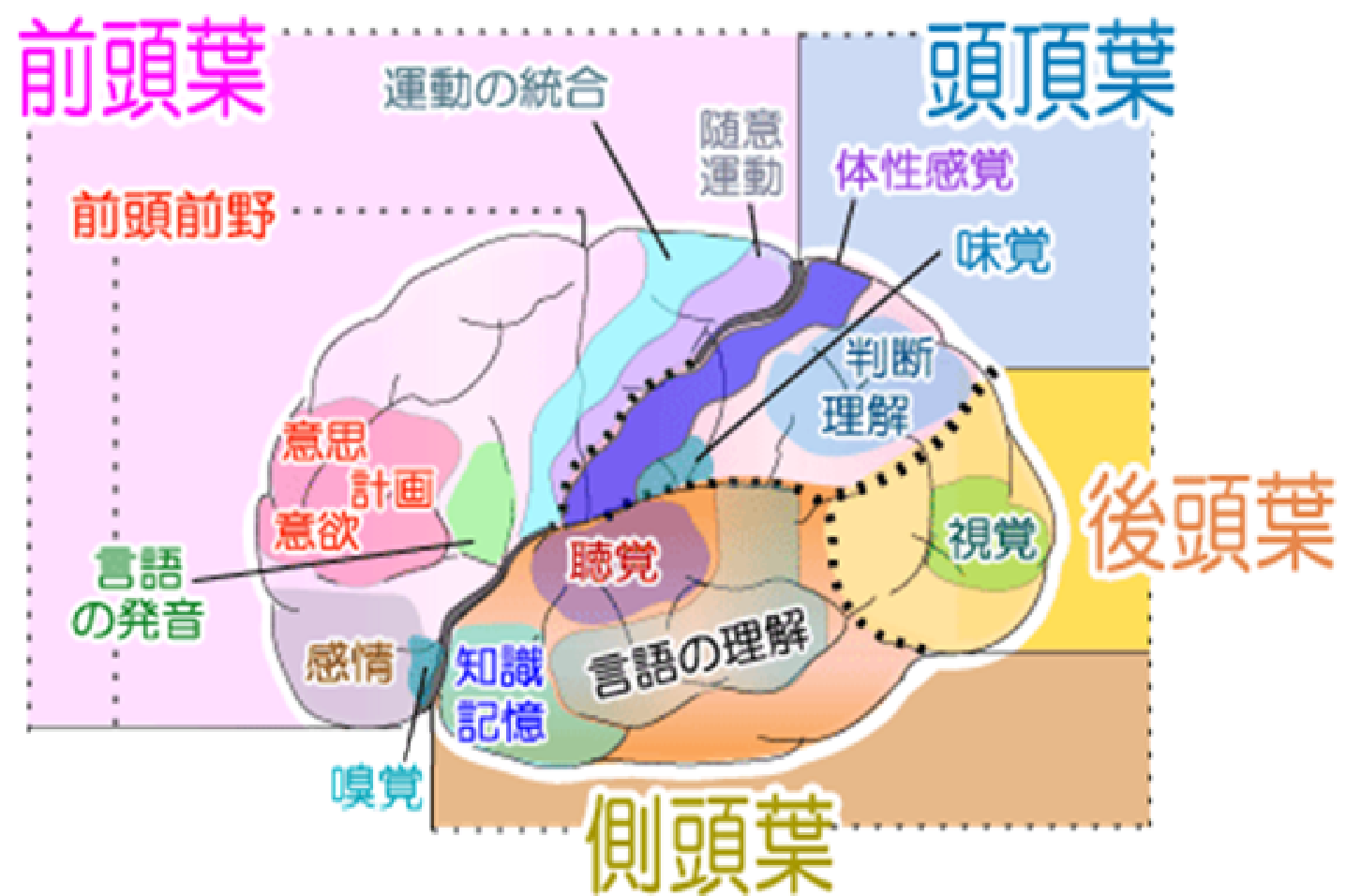
脳の部位と機能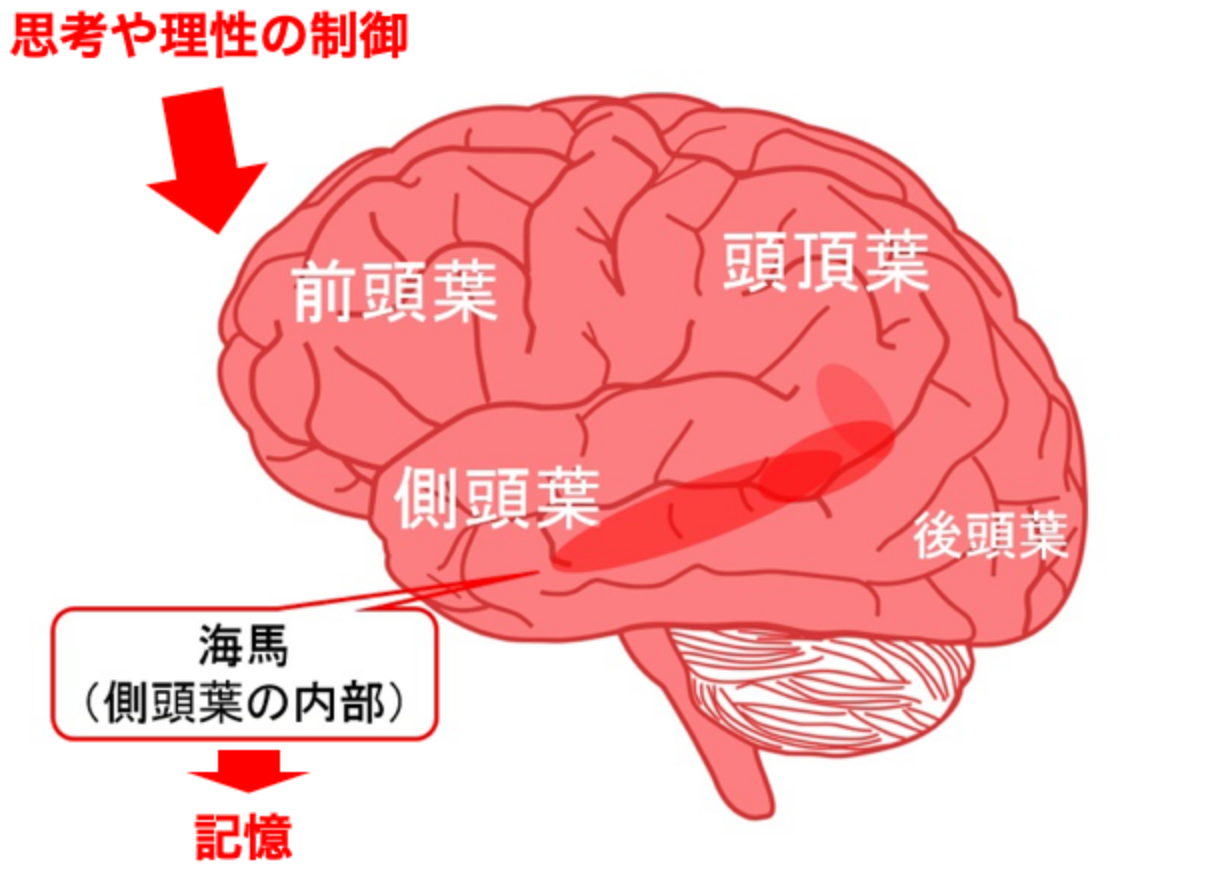
OSAでみられる認知機能の低下としては、注意力の維持や覚醒度の障害をはじめ、遂行機能、記憶力の低下などがあります。平均年齢67歳のOSA患者を8年間追跡した調査では、注意力、遂行機能、記憶力の3項目のうちOSA患者では注意力の低下が著明で、特にAHI(無呼吸・低呼吸指数)が30以上の重症OSA患者でその傾向が強いことが報告されています。
OSA患者の認知機能(Z-score)の変化
(Martin M, et al. Sleep 2015より引用)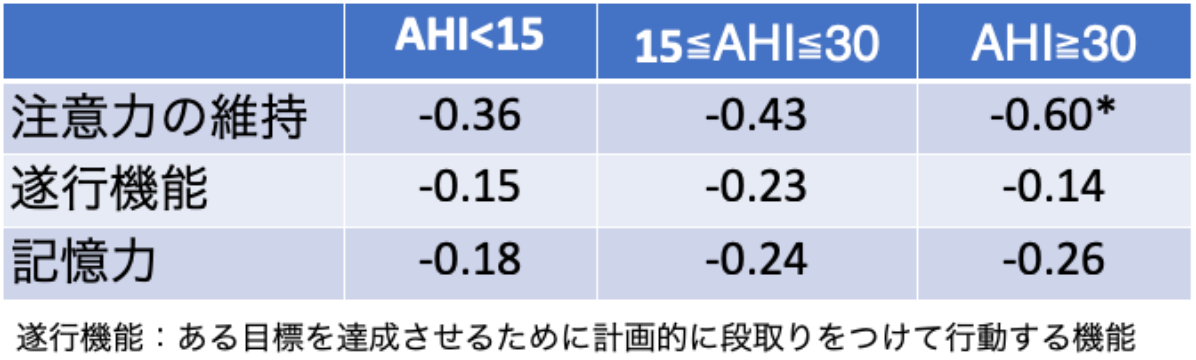
また、MRIを用いて脳の形態変化を評価したいくつかの研究では、OSA患者では海馬、前頭葉、灰白質などの容量低下や変性が認められ、それらの変化は注意力、遂行機能、記憶力などの神経心理学的症候が顕在化する前から生じていることが明らかにされています。
MRIを用いた脳の形態変化の評価
(Canessa N, et al. Am J Respir Crit Care Med 2011より引用)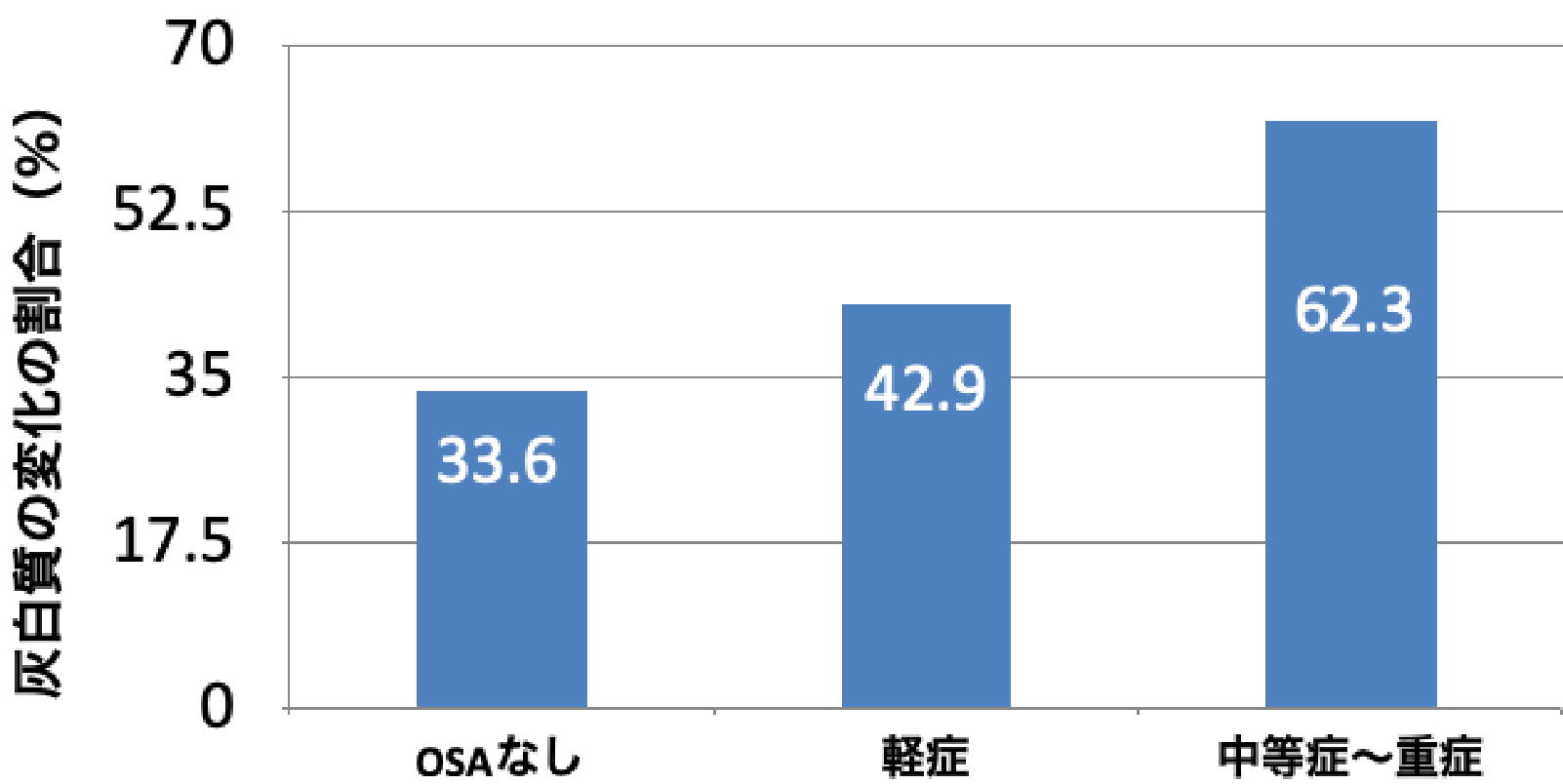
OSAでは、患者によって睡眠障害が生じやすい睡眠ステージが異なり、呼吸障害がレム期に集中して生じる「レム優位性」患者が全体の約30%、ノンレム期に集中して生じる「ノンレム優位性」患者が約20%を占めます。レム期の呼吸障害は空間記憶力を低下させ、ノンレム期の呼吸障害は視覚刺激に対する反応を低下(ボタン押しの誤反応や反応時間の延長)させます。
正常の睡眠パターン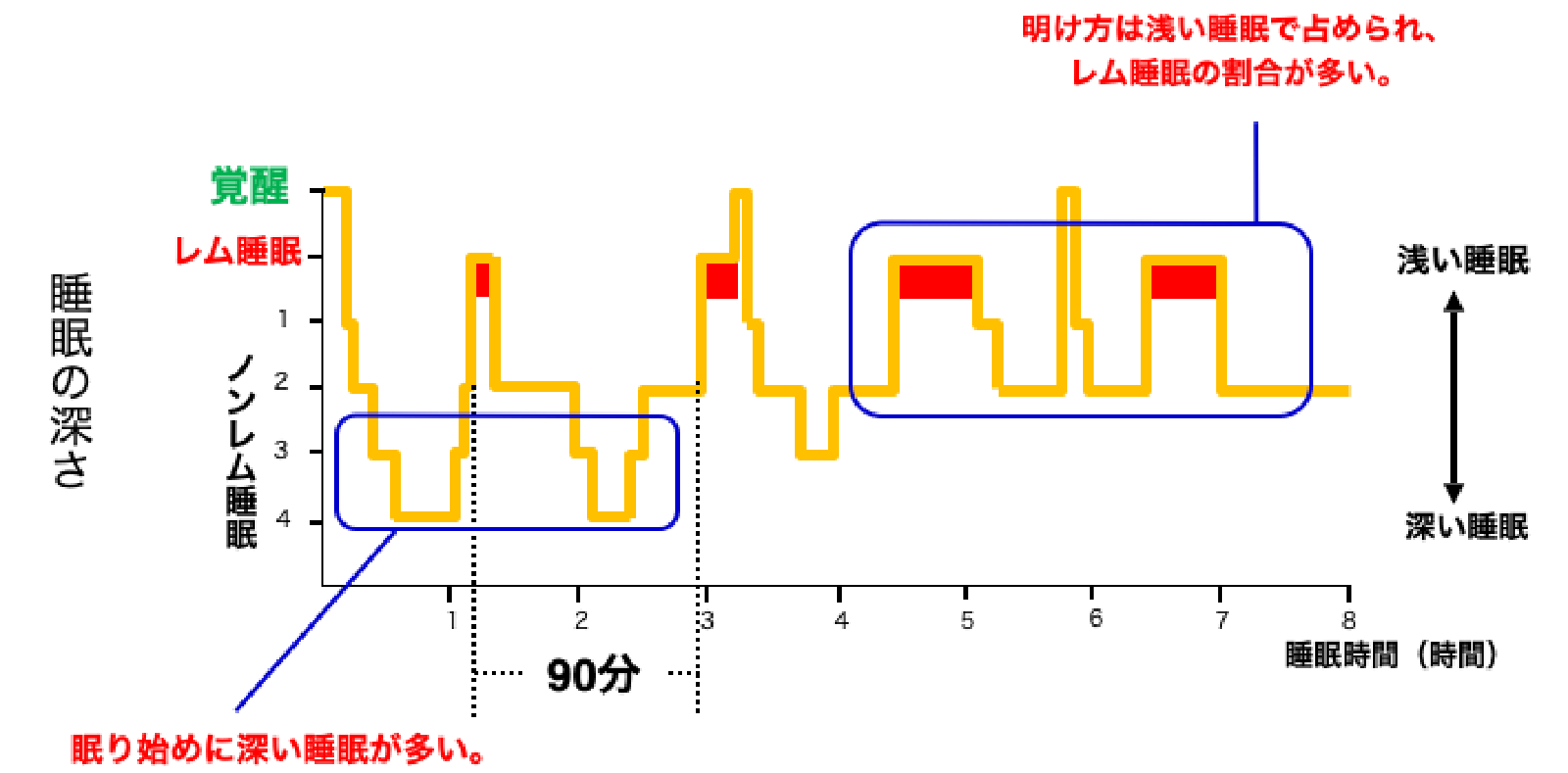
近年、いくつかの大規模研究によってOSAと認知症は合併しやすく、また認知症発症に対してOSAが影響を及ぼしていることが示されています。OSA合併による認知症の発症率の増加については、400万人以上を対象に調査を行った米国在郷軍人健康管理局の報告では、平均年齢57.6歳のOSA患者ではOSAを合併していない対象者と比べて認知症発症リスクが1.18倍高いことが報告されており、また認知症のない65歳以上の高齢女性298人を平均4.7年追跡した結果ではAHIが15以上のOSAがあると軽度認知機能低下や認知症を発症するリスクが1.85倍高くなることが報告されています。
認知症の発症とSASの有無
(Yaffe K, et al. JAMA 2011より引用)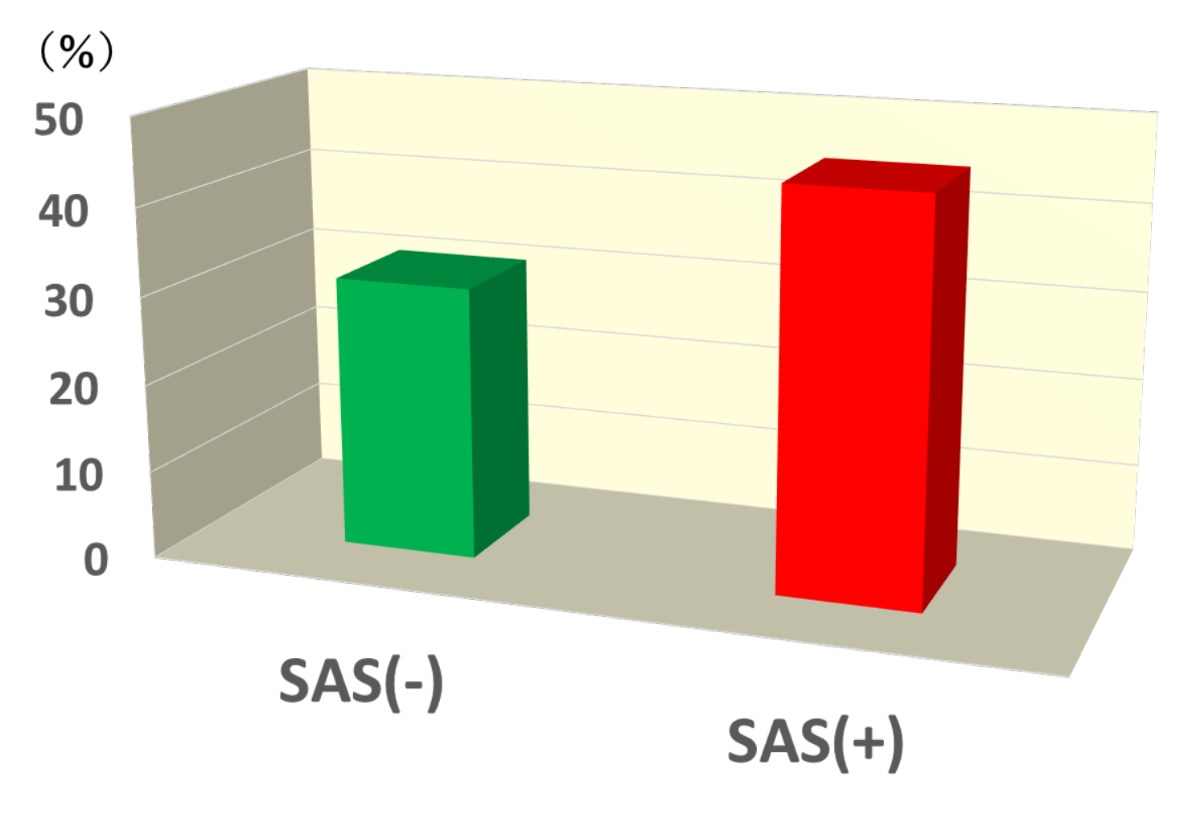
更には、台湾で行われた1,414人のOSA患者を対象とした5年間の前向き研究では、OSA患者における認知症発症リスクは健常人の1.7倍であり、70歳以上の女性に限定するとリスクは3.2倍になることも報告されています。
東洋人における認知症の発症とSASの関係
(Chang WP, et al. PLos ONE 2013より引用)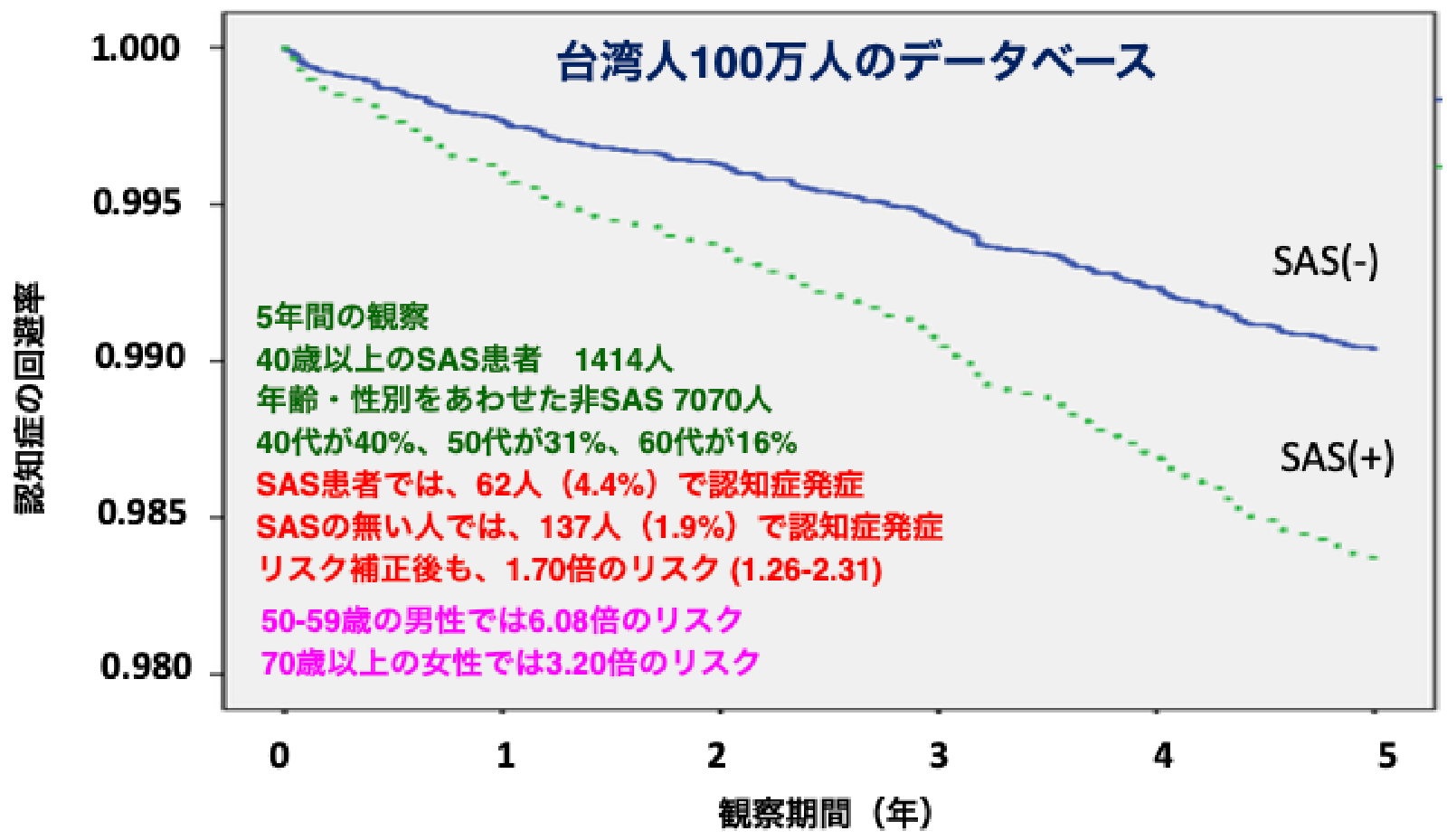
認知機能の進行に対するOSAの影響についても、111人の認知症患者を対象に本邦で行われた研究により、OSAが認知症発症だけでなく、認知機能障害の進行にも影響を及ぼすことが報告されています。
SASの重症度と認知機能
(山田尚登、他:睡眠医療 2012より引用)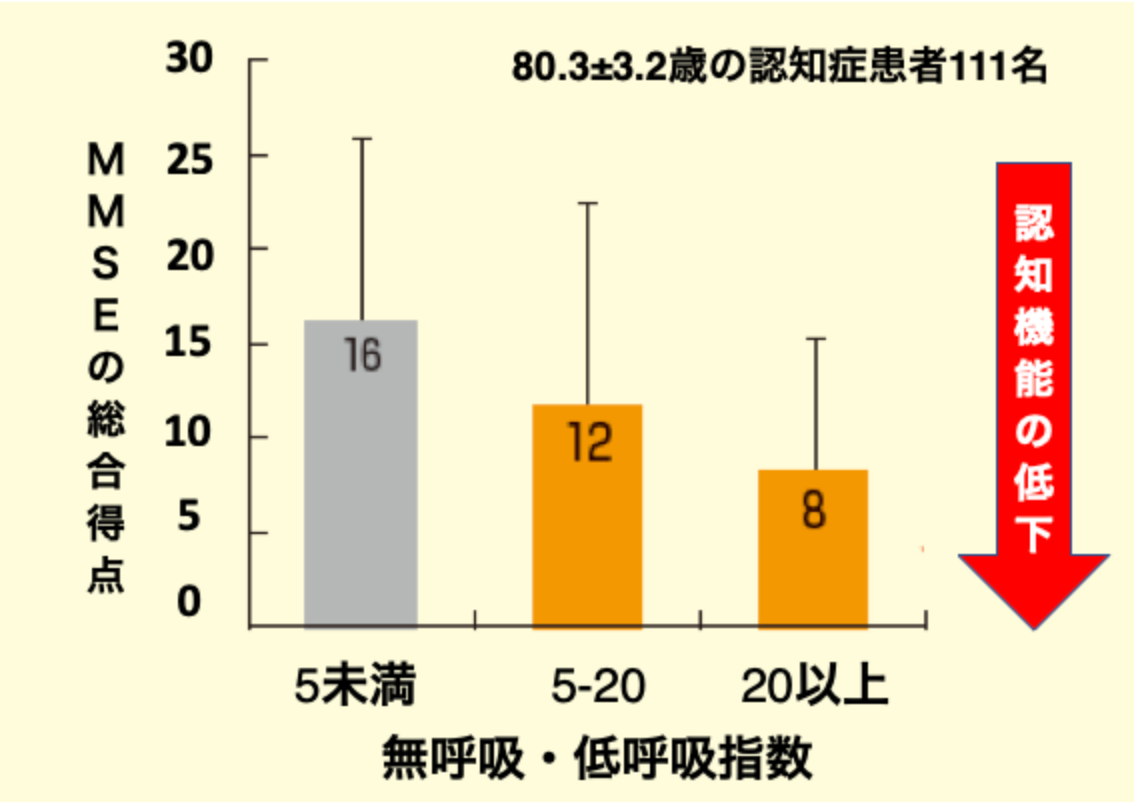
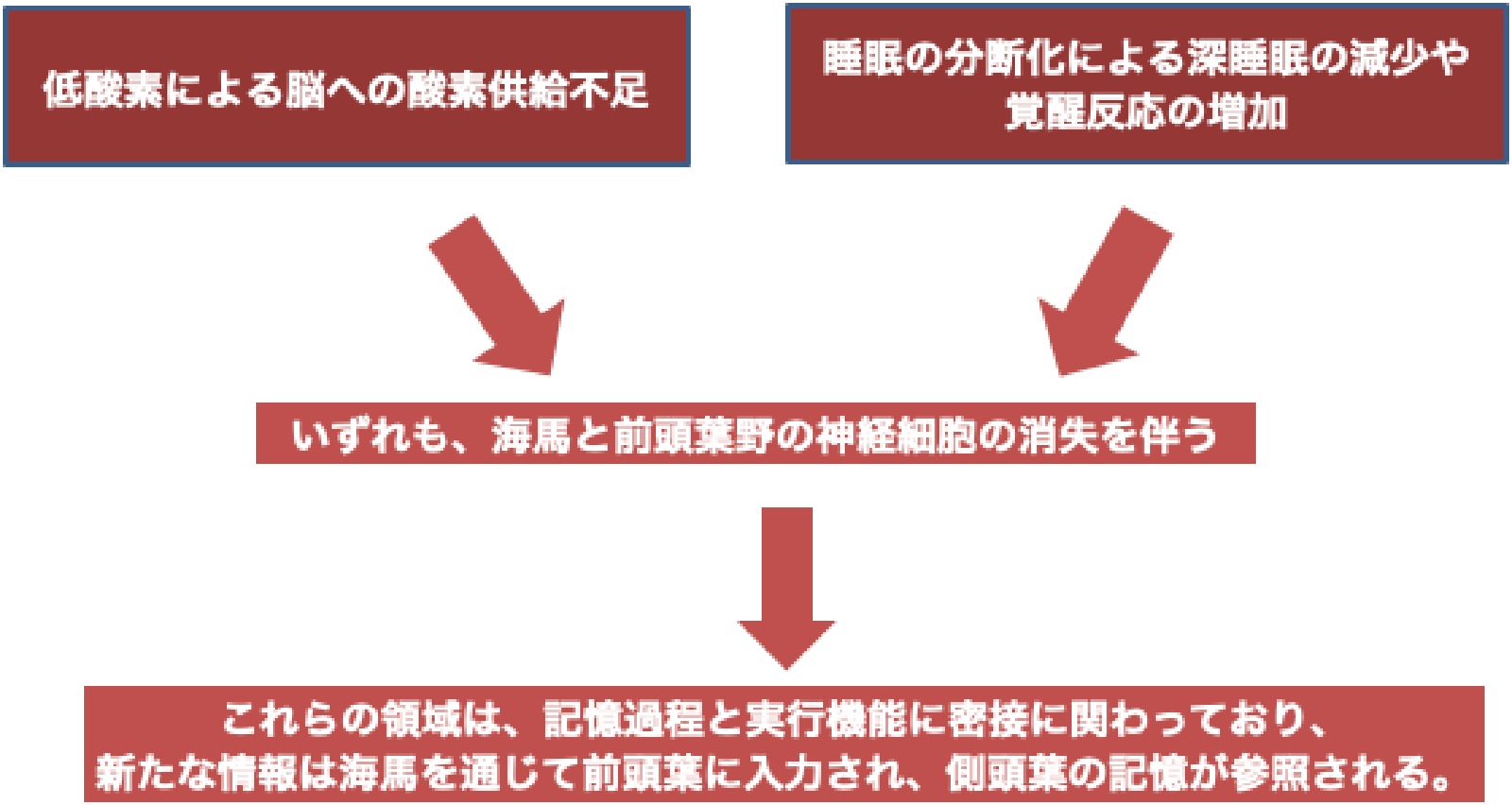
2.OSAにより認知症が生じる機序
OSAでは、反復する夜間の呼吸イベントにより、睡眠の分断化による深睡眠の減少や覚醒反応の増加が繰り返し生じ、血圧や脳血流の変動が反復して起こります。この睡眠構築の変化は認知機能に影響を及ぼし、認知症発症の要因となります。
機能的MRIと神経心理課題を組み合わせた検討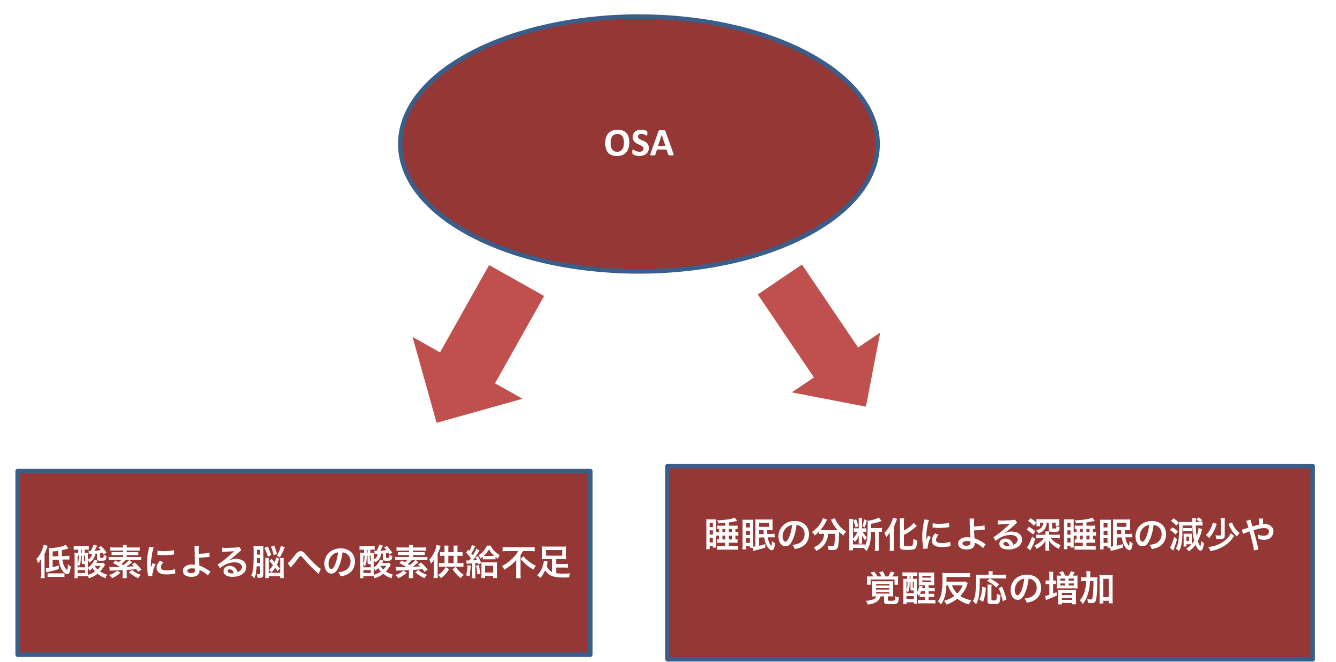
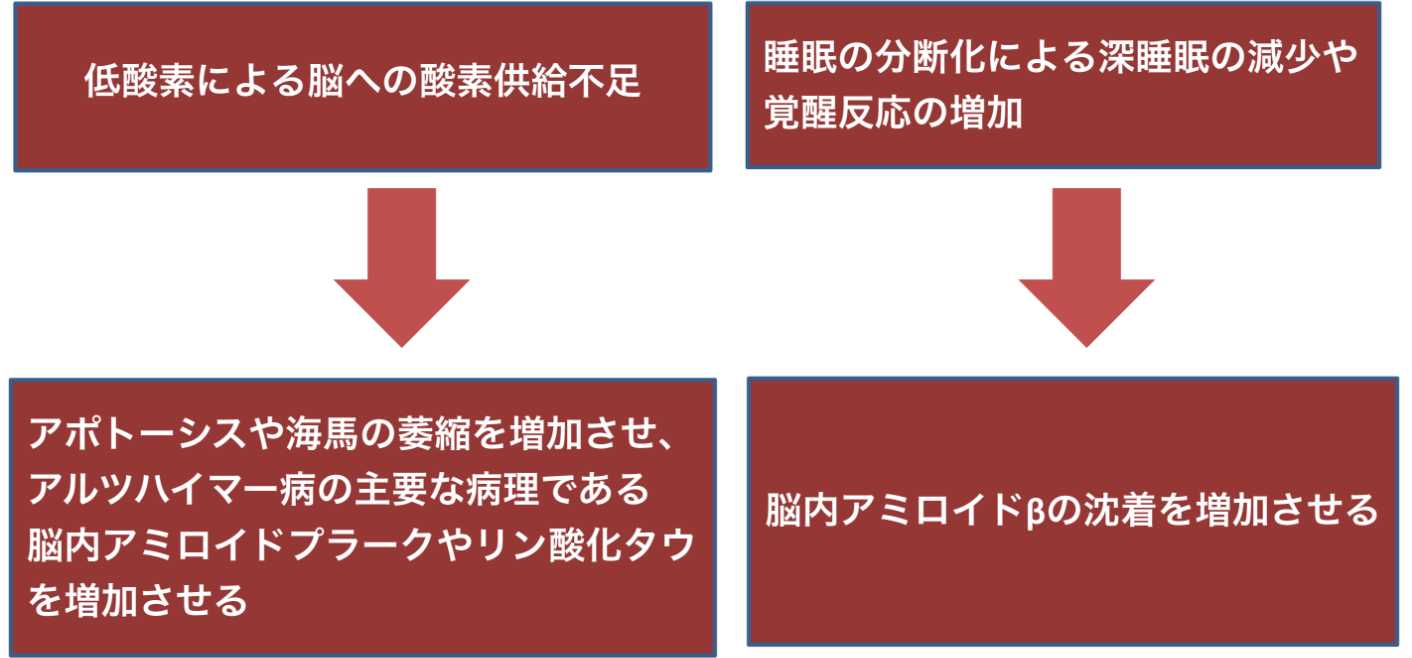
更には、OSAの代表的な症状である日中の眠気も血管性認知症の危険因子とされており、1,225人を対象とした10年間の観察研究では日中の眠気があると血管性認知症を発症するリスクが4.44倍高くなることが明らかにされています。一方、OSAによって生じる間欠的な低酸素血症は、多くの機序を介して、アルツハイマー病の重要な病理所見である脳内アミロイドプラークとリン酸化タウの増加や、脳血管と神経の変性を生じさせます。その代表的な経路としては、微小血管の変性や慢性的な脳血流の低下による大脳白質や海馬の変性などが挙げられます。
平均年齢84歳の167人の日系人を対象にした研究では、睡眠時の動脈血酸素飽和度が95%未満の時間の割合で4つのグループに分けてみると、95%未満の時間の割合が71.6%以上のグループでは13.1%以下のグループと比べて微小脳梗塞が3.88倍多く認められたと報告されています。
SpO2が95%未満の時間の割合による微小脳梗塞発症率
(Gelber RP, et al. Neurology 2015より引用)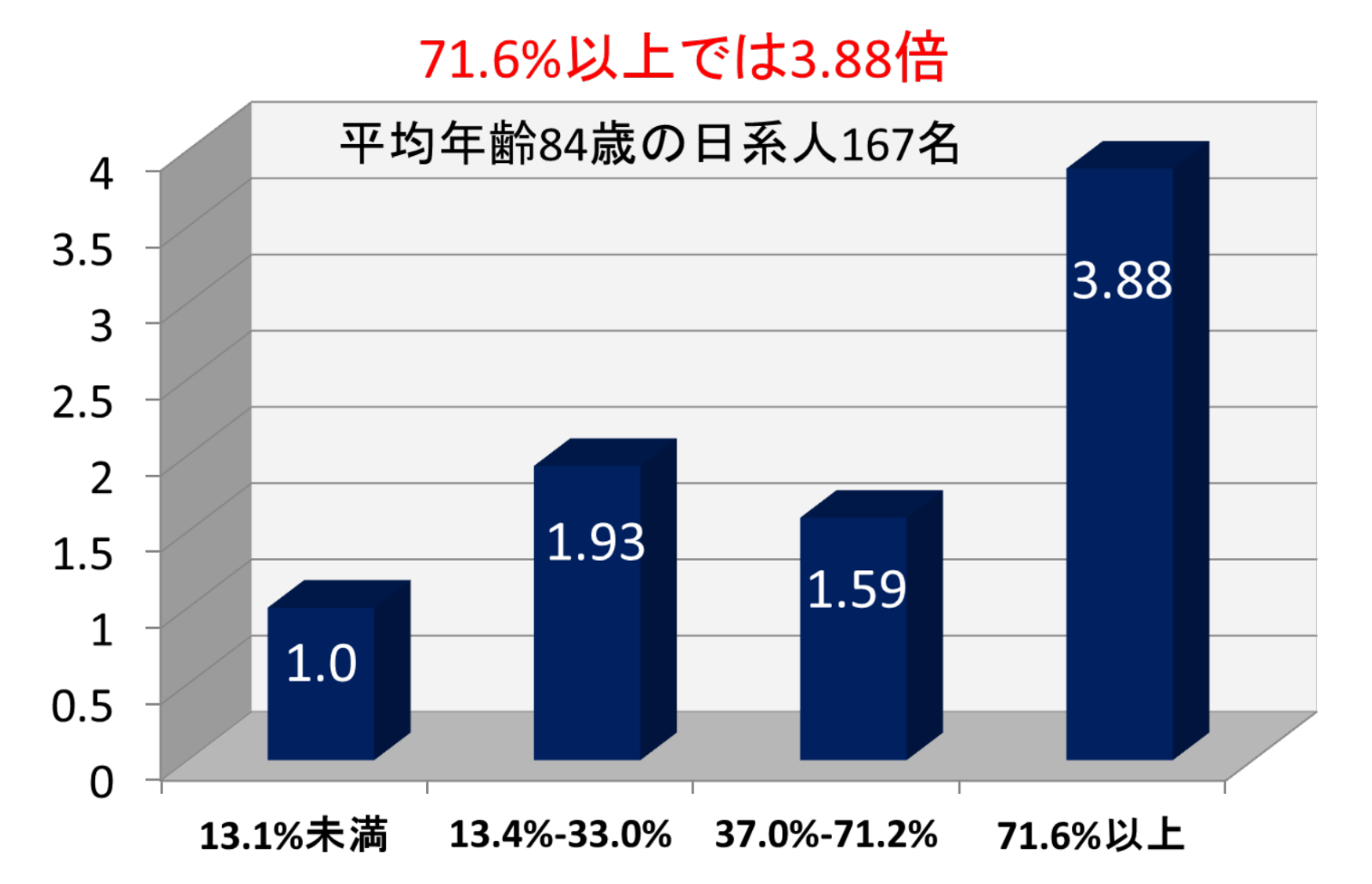
このように、OSAによって生じる認知機能低下は、睡眠構築の変化や日中の過度の眠気を介した機序と間欠的低酸素を介した血管病変や神経変性の機序などのいくつかの要因が複雑に関与して形成されています。睡眠の分断化と夜間の低酸素の影響の強さについては、機能的MRIと神経心理課題を組み合わせた検討により、睡眠の分断化が夜間の低酸素よりも影響することが明らかにされています。
3.CPAP治療の認知症に対する効果
高齢者の中等症~重症のOSAに対してはCPAPが最も一般的な治療であり、CPAPは他覚的・自覚的な眠気を改善させるだけでなく、神経認知機能に対しても効果が認められることが知られています。
OSA患者における認知機能障害とCPAPによる改善
(Dzierzewski JM, et al. Sleep Med Clin 2018より引用)
米国で行われた2,470人を対象として軽度認知機能障害とアルツハイマー病の発症年齢とCPAPの効果を検討した研究の結果では、OSA症状がある人ではない人に比べて軽度認知機能障害が平均13年、アルツハイマー病が平均5年早く発症し、またCPAP治療を受けている人では未治療者と比べて軽度認知機能障害の発症が約10年、アルツハイマー病の発症が約5年遅かったことが報告されています。また、頭部MRI検査と認知機能検査を行った研究の結果でも、重症OSAでは広範な認知機能の低下が認められ、その低下は海馬、左後側頭皮質、右上前頭回などの灰白質量の減少と関連しており、これらの認知機能低下や灰白質量の減少が3か月間のCPAP治療で改善したことや、重症OSAに対する3年間のCPAP治療により認知機能の指標であるMMSEの点数の低下が抑制されたことなどが報告されています。
CPAPの使用は認知機能低下の進行を抑制する
(Troussaere AC, et al. J Neurosurg Physiatry 2014より引用)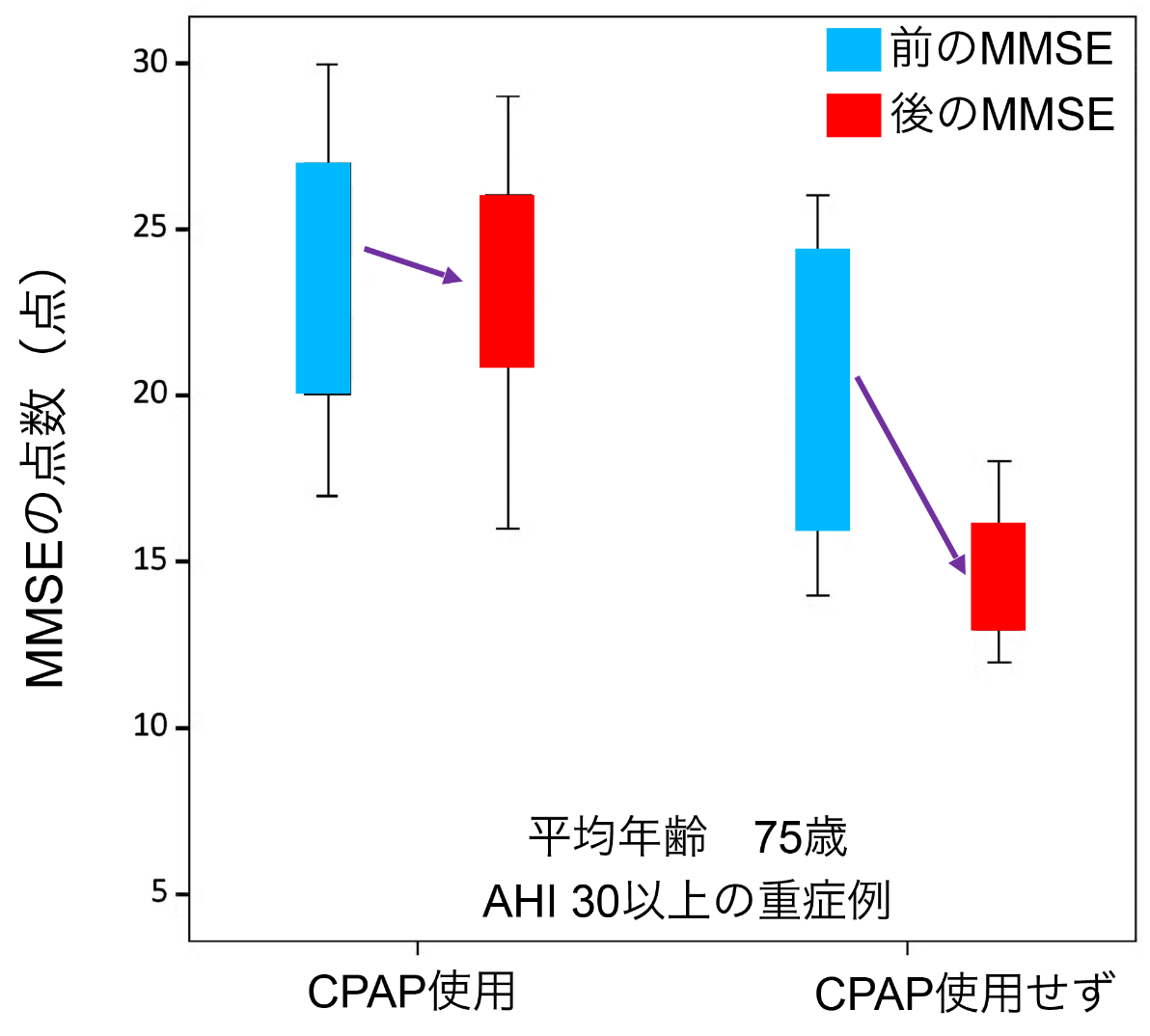
更には、OSAを合併した軽症~中等症のアルツハイマー病患者を対象にしたいくつかの研究においても、CPAPを継続的に使用することにより認知機能低下の進行を低減させることが明らかにされています。高齢者のOSAは、認知機能低下の進行や若年での認知症発症のリスク因子としても重要であり、CPAPでの治療によりこれらの低減が期待しうることから、OSAでは発症年齢に関わらず早期に治療介入を行うことが、認知症予防の観点から重要だと考えられます。
脳の各部位と機能