生活習慣の修正による高血圧の治療
生活習慣の改善は、一次予防・二次予防を問わず動脈硬化性疾患の発症・進展阻止において治療の基本となります。高血圧は生活習慣病の一つであり、生活習慣の修正によって高血圧を予防できるだけでなく、降圧作用や降圧薬の増強効果も証明されています。また、高血圧以外の心血管病、危険因子の合併の予防という意味でも、原則としてすべての高血圧症において生活習慣修正が必要になります。日本高血圧学会の高血圧治療ガイドラインでは、6項目の生活習慣修正を推奨しています。これらの項目の生活習慣修正による降圧の目安を以下に示します。
生活習慣の修正項目
(高血圧治療ガイドラインより引用)
生活習慣修正による降圧の程度
(高血圧治療ガイドラインより引用)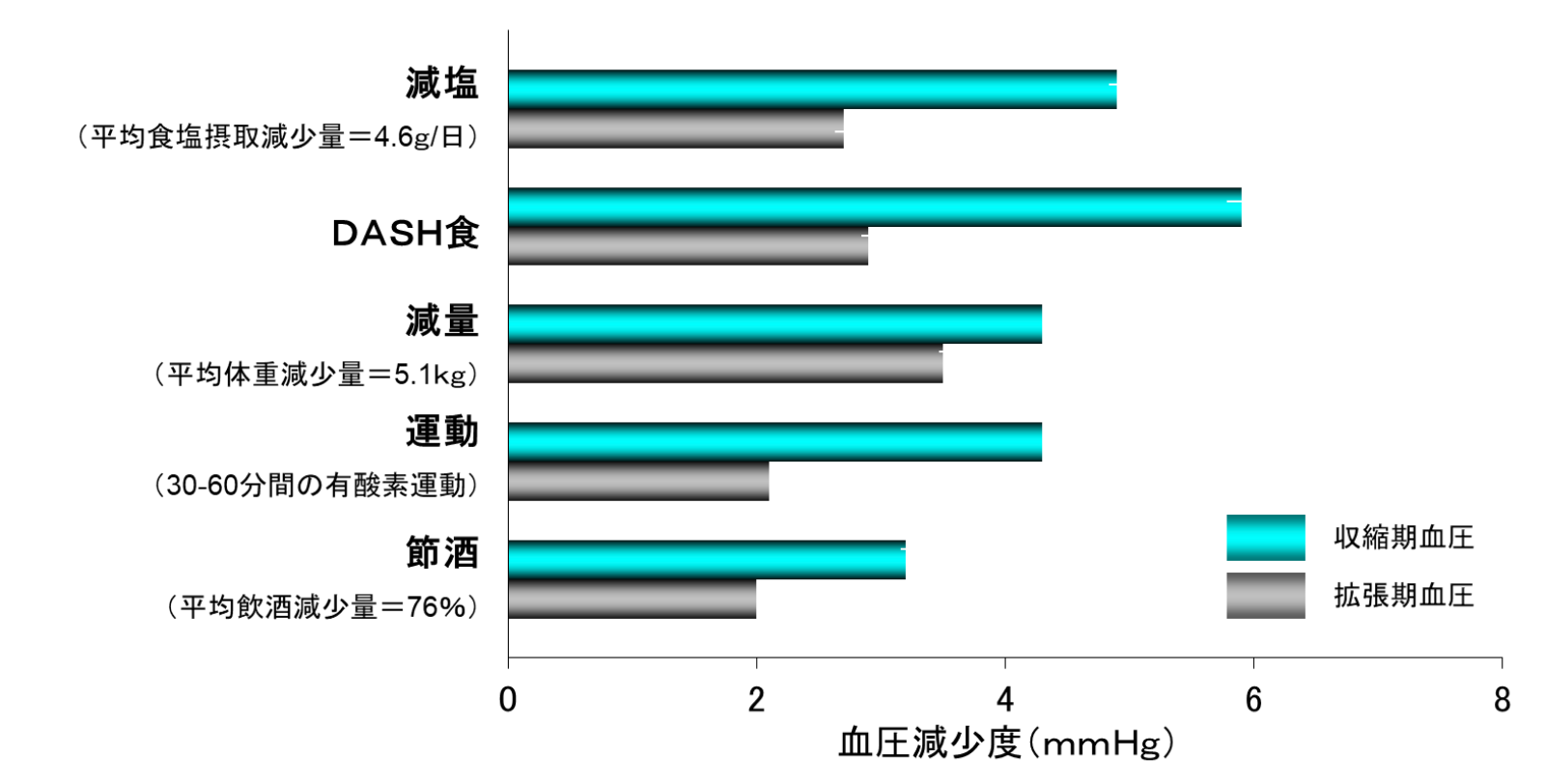
1. 食塩制限(減塩)
食塩過剰摂取が血圧を上昇させることは疫学的、実験的、臨床的な多くの研究から明らかです。食塩が血圧を上昇させる機序は完全には解明されていませんが、腎臓が重要な役割を担っており、他にも遺伝子、神経体液性因子、血管作動性物質などの要因が関与します。しかしながら、疫学的には食塩摂取量と血圧値の間には正相関がありますが、食塩摂取量の増加に伴う昇圧反応や食塩制限に伴う降圧反応(食塩感受性)には大きな個人差があります。血圧の食塩感受性の病態には腎臓におけるナトリウム排泄機能の障害が関与しており、一般的には高血圧の家族歴のある人や高齢者・肥満者・糖尿病や腎臓病の罹患者などで食塩感受性が顕著になります。また、遺伝的には日本人で食塩感受性がある人の割合は30%程度と報告されています。しかしながら、現在のところ日常診療において食塩感受性を調べるための簡便な検査法はなく、更に食塩は血圧とは無関係に心血管などを障害して脳卒中や心不全の独立した危険因子となるので、食塩感受性の有無にかかわらず一律に減塩を目指す必要があります。最近の研究では、約2.5g/日の減塩により10-15年後には心血管イベントが30%減少することが明らかにされています。
減塩は循環血液量を減らし、血管作動性物質、特に血管を収縮させる物質に対する血管の反応性を減弱させ、心拍出量や末梢の血管抵抗を低下させます。減塩による降圧効果を調べた研究は数多くあり、いずれの研究においても減塩により高血圧が改善することが報告されています。また減塩による血圧低下作用は年齢が高くなるほど大きくなります。欧米では、大規模臨床試験で6g/日前後の食塩制限で副作用無く有意の降圧を認めた事を根拠に6g/日未満の減塩が推奨されており、本邦においても6g/日未満の減塩が推奨されていますが、現在日本人の食塩摂取量の平均値は9g/日~11g/日であり、高血圧患者においても平均10g/日と十分な減塩ができていないのが現状です。
年齢調整した日本人の食塩摂取量の平均値の年次推移
(国民健康・栄養調査より引用)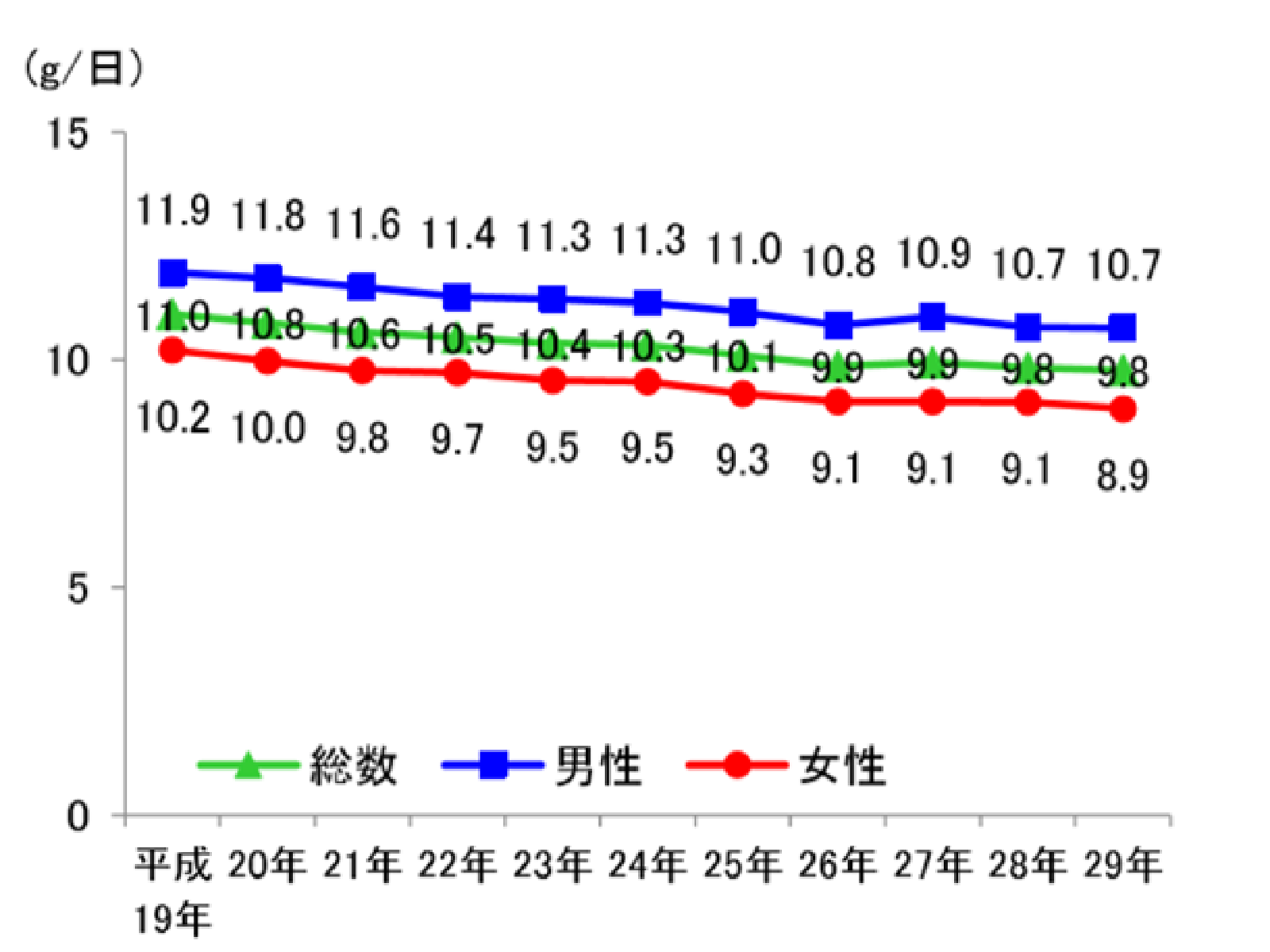
また本邦では殆どの加工食品や調味料に食塩が添加されているため、栄養学的に偏らずに厳しい減塩を実行するのは困難な側面もあります。本邦において389人の高血圧患者に1年以上の観察期間で3回以上(平均4.6回)の畜尿をおこなって塩分摂取量を検討した研究の結果では、全期間での食塩摂取量の平均値が6g/日未満であった人の割合は10%にすぎず、すべての測定値で6g/日未満を示した人の割合は、わずか2.3%であったことが報告されています。
減塩食のレシピは様々な媒体を通じて提供されており、このような減塩レシピを活用することも減塩には有用です。実際の調理に使用する調味料の塩分量は意外に認知されていない事が多いため、食塩1gに相当する調味料の分量についても把握しておくと、更に減塩がしやすくなるものと思われます。なお、包装食品の栄養成分表示が食塩量(g)ではなくナトリウム量の表示になっているときには、ナトリウム量を2.54倍して食塩量に換算することが必要です。
塩分6g食レシピの一例
減塩食レシピ配布による推定食塩摂取量の変化
(甲斐達也、他:Prog Med 2011より引用)
食塩1gに相当する調味料の量
(甲斐達也:日本臨床 高血圧(下巻)より引用)
2. 野菜・果物の積極的摂取およびコレステロール・飽和脂肪酸の摂取制限
ミネラルの摂取量と血圧の間に負の相関があることは多くの疫学的研究で認められており、例えばカリウム (K) 摂取1g/日の増加により血圧は0.9/0.8mmHg低下し、マグネシウム (Mg) 摂取100mg/日の増加により血圧は1.2/1.1mmHg低下するとされています。アメリカでDASH食(野菜、果物および低脂肪乳製品を多く含み、飽和および総脂肪はもとより食事に含まれるコレステロール量を少なくした食事)摂取の臨床試験が行われ、中等度の高血圧患者で11.4/5.5mmHgの有意の降圧が報告されました。この成績から、弱い降圧効果を有するK、Mg、カルシウム (Ca) を組み合わせ、脂肪制限と同時に行うと降圧が期待できることが示唆され、複合的な食事療法の重要性が証明されました。伝統的な日本食は、食物繊維やK、Mgは多いものの含まれるCaは少ない特徴があります。このことから、近年食事が欧米化していますが、降圧を図るためには伝統的な日本食を基本として塩分を控え、更に低脂肪乳製品を加えるとDASH食に近い内容の食事が達成できると思われます。なお、高血圧患者は脂質異常症の合併を防ぐ必要があるという意味でも、コレステロールや飽和脂肪酸の摂取は控えるべきです。
3. 適正体重の維持(減量)
肥満が高血圧のみならず糖尿病や脂質異常症の発症とも密接に関連していることは多くの疫学的研究から証明されており、例えば高度肥満者の高血圧の頻度は痩せている人の3倍であることが知られています。近年、腹部CTによる脂肪分布の定量化が可能となり肥満の中でも特に内臓脂肪型肥満でその関連性が強いことが明らかとなっており、メタボリックシンドロームの概念が提唱されています。減量の降圧効果は確立されており、大規模研究では4.5kgの減量で有意の降圧をきたすことが報告されています。通常、標準体重の110%以上の体重を有する高血圧患者では減量による降圧が期待でき、減量1kgあたり収縮期血圧は0.5mmHg~2mmHg程度低下するとされています。また、減量により降圧薬の投与量を減じることができ、代謝指標も併せて改善されます。肥満を伴う高血圧患者においてはメタボリックシンドロームの診断基準などを参考に無理のない長期的な減量を行う必要があります。また、非肥満高血圧患者においては適正な体重を維持することが重要です。
メタボリックシンドロームの診断基準
(日本内科学会雑誌 2005より引用)
4. 運動療法
運動不足が生活習慣病の発症に関与することは昔から指摘されています。運動不足の血圧に対する影響をみた疫学的研究も少なからず存在し、例えば、運動を習慣的に行う人に比べ運動習慣のない人では高血圧の危険度が35%高いことや、最大酸素摂取量の少ない人では多い人に比べ男性では2.8倍、女性では2.2倍の高血圧発症頻度であることなどが報告されています。運動療法は減量とは無関係な降圧効果に加えて血清脂質値の改善、インスリン抵抗性や耐糖能障害の是正をもたらし、冠動脈疾患の一次および二次予防に有効であり、身体を動かすことの少ない高血圧患者は運動療法の良い適応となります。
運動の種類としては、有酸素かつ動的な等張性運動がよく、負荷量としては最大酸素摂取量の50%くらいが適当で、運動量としては1日30分から60分程度、週3回以上で可能なら毎日(1週間合計180分以上)の定期的な施行が適当です。なお勝負にこだわるスポーツや、ダンベルのようにいきむ動作がある運動は運動療法にはあまり適しません。

最近、身体活動の少ない軽度高血圧患者では比較的少ない運動量であっても降圧を認めるということが報告されているので、日常生活において身体活動度をあげる努力も有効である可能性があります。降圧効果は運動を開始して2~3週で認められ、約3ヶ月で定常状態となりますが、このような運動を続けると10週間で約50%の高血圧患者は収縮期血圧20mmHg以上、拡張期血圧10mmHg以上の降圧を認めたと報告されています。運動療法の対象としては中等症以下の心血管合併症のない高血圧患者が妥当で、心不全・虚血性心疾患・脳卒中などの心血管病を有している患者では事前に運動負荷試験などにより妥当な運動量を求める必要があります。また、腎機能障害のある患者では禁止ないし制限の必要があります。高齢者でも運動は有用であるため単に高齢であるからといって運動を制限すべきではありませんが、運動療法開始前に潜在性の動脈硬化性疾患の合併の有無を検索しておく必要があります。
運動中の適正な脈拍数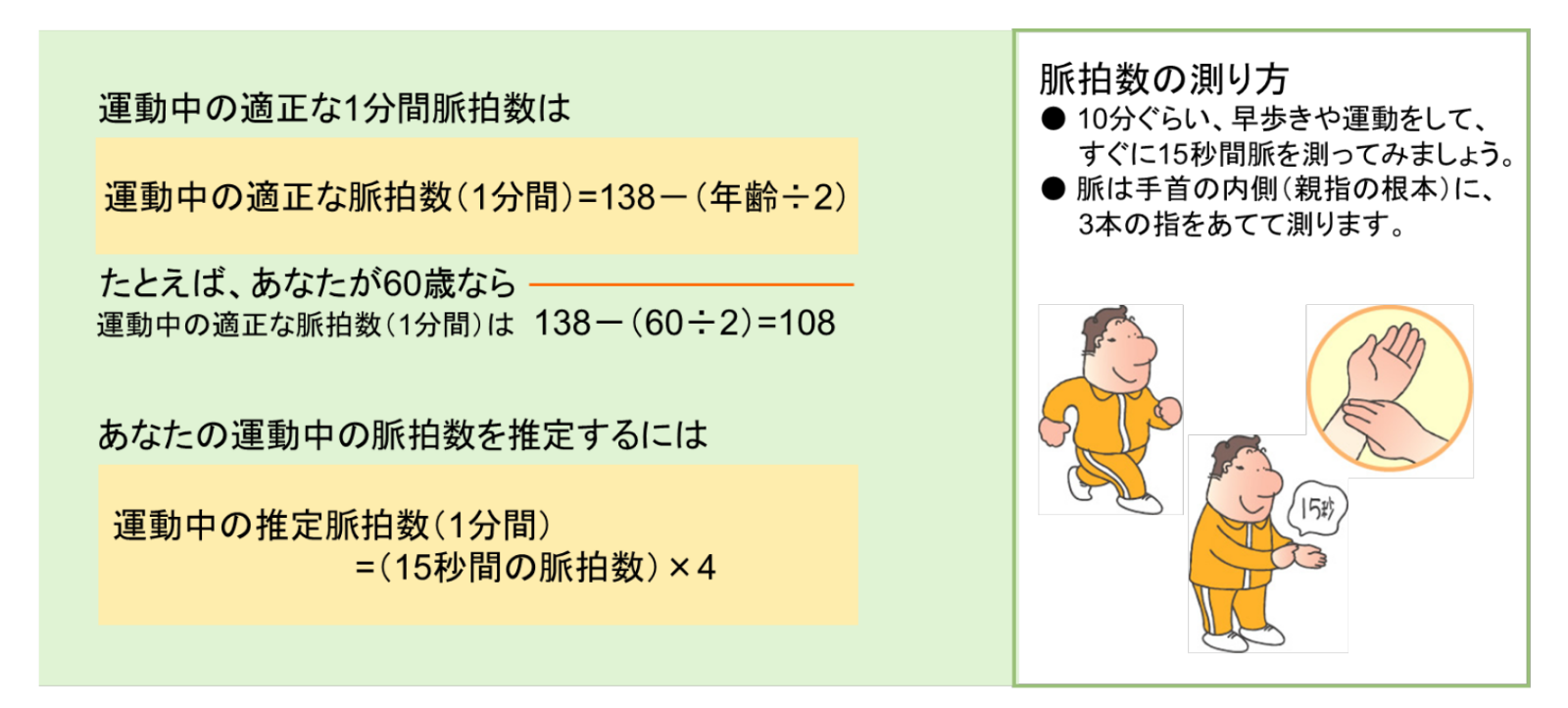
5. アルコール制限(節酒)
飲酒が血圧を上昇させることは様々な疫学的研究から明らかです。本邦の循環器疾患基礎調査の成績においても、30歳代の若い世代から70歳以上の高齢者に渡るまで肥満の影響を調整しても、毎日飲酒する人ではしない人に比べ収縮期血圧が高く、その血圧上昇度は10歳の加齢に相当すると報告されています。また国際共同研究の結果では、飲酒による血圧上昇はアルコール飲料の種類によらず、飲酒はその他の要因とは独立して血圧との間に正相関が認められています。更に、特に男性では飲酒は脳出血と強く関連します。
節酒により血圧が低下することも数多くの疫学的研究で明らかにされており、12g/日~71g/日の節酒が収縮期血圧を1.2mmHg~5.4mmHg、拡張期血圧を0.7mmHg~3.3mmHg低下させることも報告されています。更に節酒の降圧効果は1~2週間以内に現れ、長期の節酒により降圧効果は持続します。大量飲酒者は急にアルコール制限を行うと有意の血圧上昇をきたすことがありますが、アルコール制限を継続すれば数日後には血圧は下がります。高血圧における飲酒の位置づけは、アルコール摂取と全死亡率または心血管死亡率との間にJカーブ現象が観察されていることや、アルコールの抗動脈硬化作用が報告されていることから、禁酒ではなく節酒が勧められています。飲酒量はエタノール換算で男性は20~30ml/日(日本酒換算1合前後)、女性は10~20ml/日以下にする必要があります。
高血圧患者の適正飲酒量
(高血圧治療ガイドラインより引用・改変)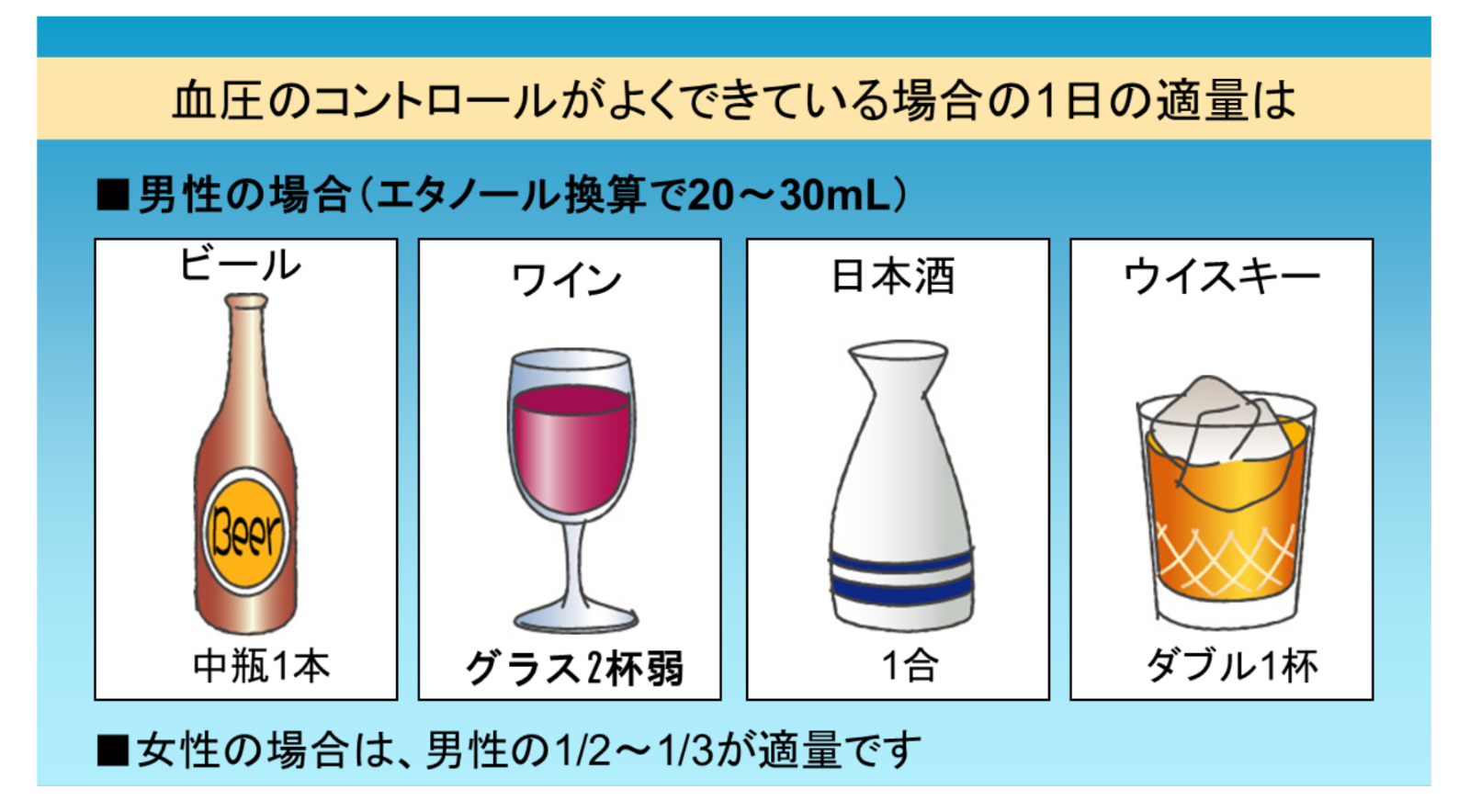
6. 禁煙
ニコチンの主要な代謝産物であるコチニンの血中濃度や尿中排泄量と血圧との関係を調べた研究や、唾液中のコチニン濃度と血圧との関係を調べた研究などが近年相次いで報告されており、それらの報告ではいずれも血圧と喫煙量との間に負の相関が認められています。また24時間自由行動下血圧モニターを用いた研究では非喫煙者に比べ喫煙者では昼間の血圧が有意に高値であることが示されています。更に、喫煙は降圧薬であるβ遮断薬の降圧効果を減じることが知られています。喫煙は癌などの非循環器疾患のみならず、虚血性心疾患や脳卒中の強力な危険因子であり、また禁煙は脳心血管系疾患の予防に対して年齢や性別に関わらず単一では最も有効な生活習慣対策であると考えられています。心筋梗塞の既往のある喫煙者は、禁煙が二次予防として有用であることも報告されています。したがって、高血圧患者は心血管合併症予防という観点から禁煙が必要です。
一晩禁煙後に、翌朝15分おきにタバコを4本吸った時の血圧変化
(Groppelli A, et al. J Hypertens 1992より引用)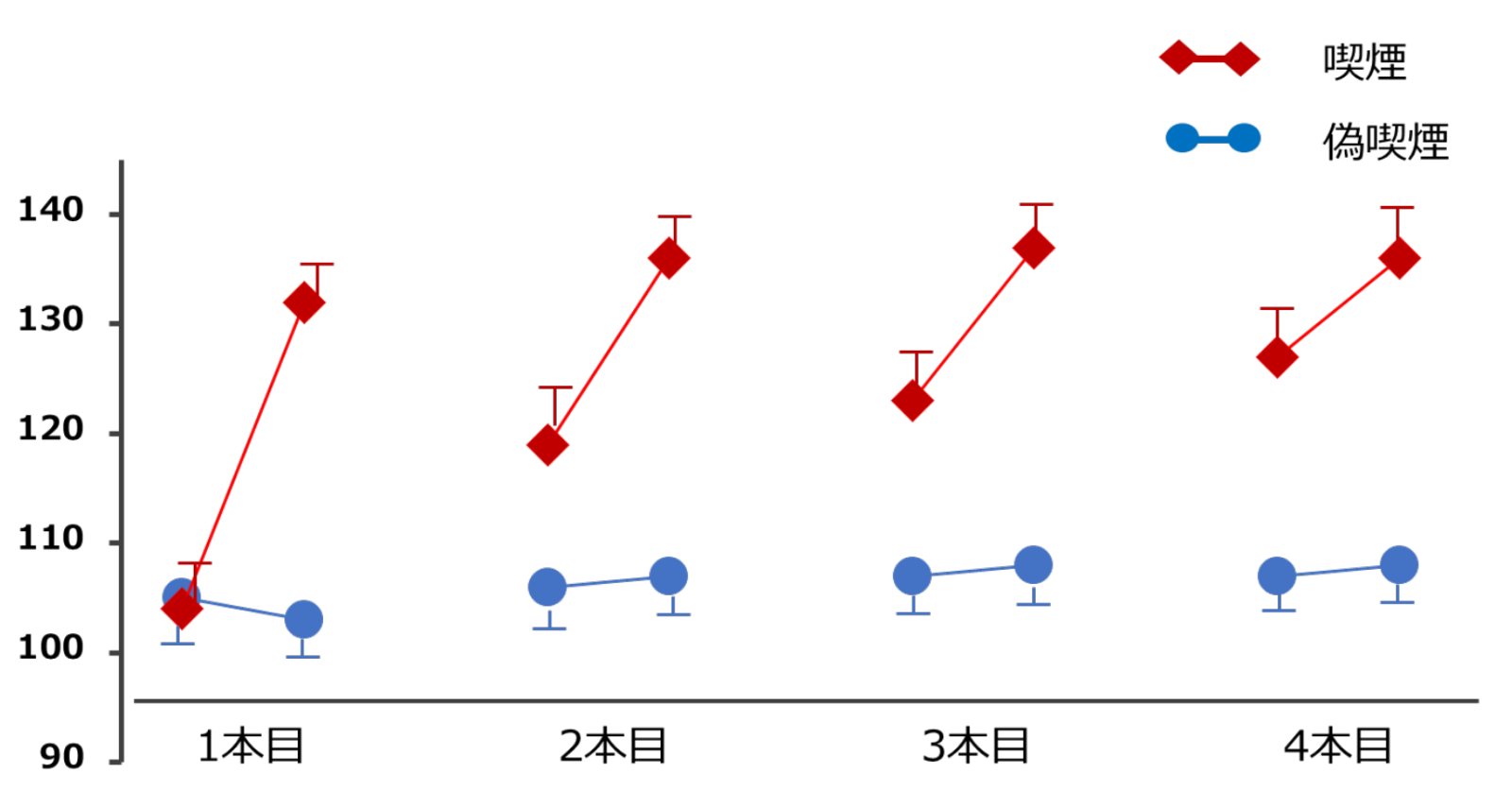
7. 生活習慣の複合的な修正
飲酒者や喫煙者の尿中食塩排泄量が非飲酒者や非喫煙者に比べて多いことが報告されています。飲酒に伴い食塩摂取量は増加し、炭水化物や脂肪などのカロリーの多い食物の摂取も増加します。また、長期の飲酒ではMg、Ca、K、亜鉛などのミネラルも低下します。様々な大規模研究により複合的な食事の改善がより著明な降圧をきたすことや、減塩と減量の組み合わせによる血圧管理ならびに心血管病予防効果が示唆されています。更に、減塩・減量・運動・節酒指導の生活習慣の修正にDASH食を組み合わせると、より顕著な降圧を認めることも示されています。これらのことから生活習慣の修正を複合的に行う事により、相加的・相乗的な効果が得られると考えられます。
8. その他の注意事項
疫学研究から寒冷が血圧を上げることが示されている事から、高血圧患者では冬季の寒冷を避けるために暖房や防寒に気を配る必要があり、トイレ、浴室、台所なども十分に暖房をする必要があります。入浴は40℃以下の熱すぎない風呂が望ましく、冷水浴やサウナは避けなければなりません。便秘の予防にも努める必要があり、場合によっては緩下剤の使用を考慮するのが望ましいとされています。寝不足は血圧を上昇させるので十分な睡眠を心がけ、精神的緊張やストレスも血圧を上昇させるので出来るだけリラックスする様に努める必要があります。心血管病を伴っている場合、性交は血圧を上昇させるため刺激の強い性交は避ける必要があります。
日常生活活動時の血圧の平均的変化
(Clark LA, et al. J Chronic Dis 1987より引用・改変)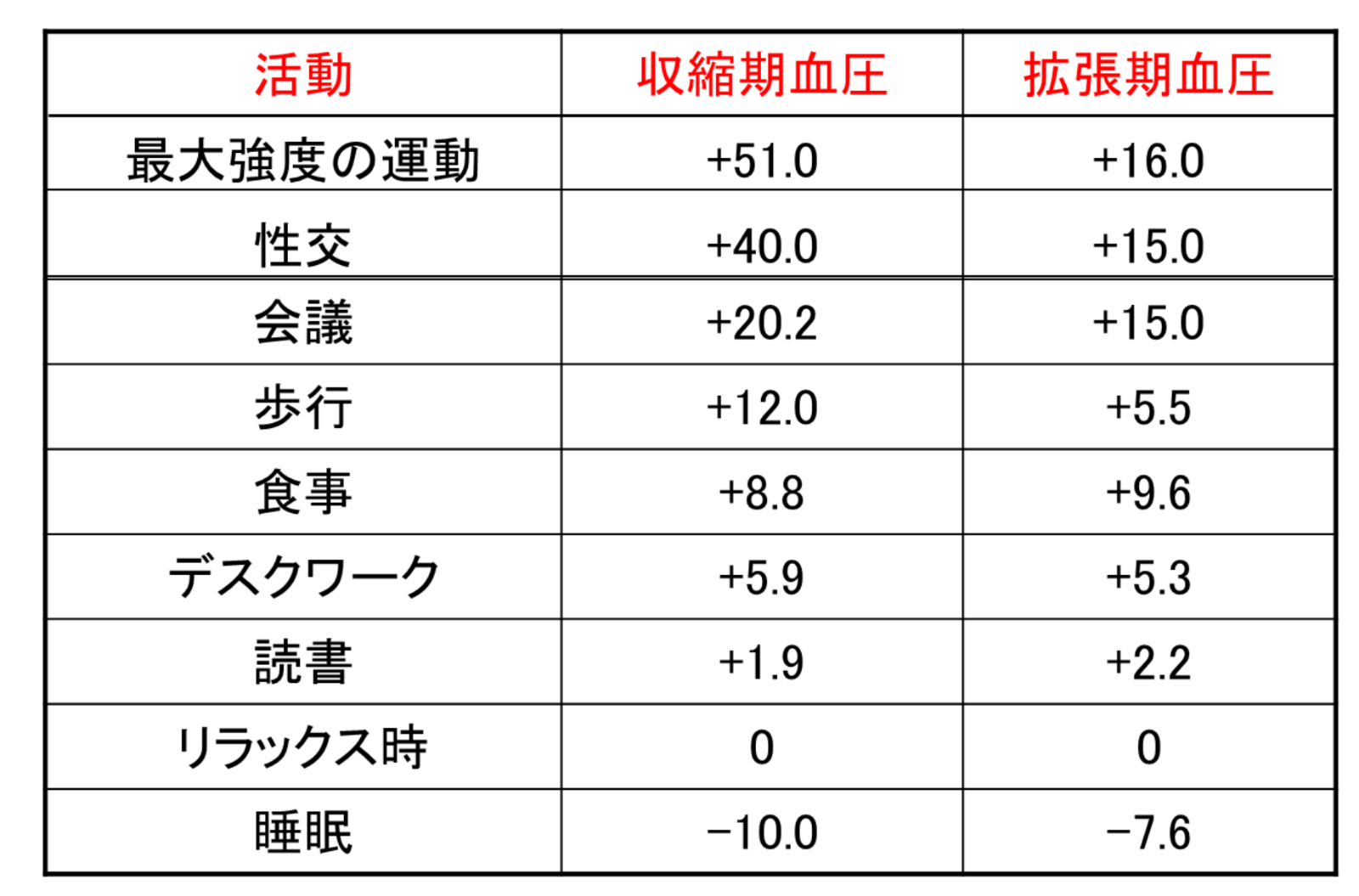
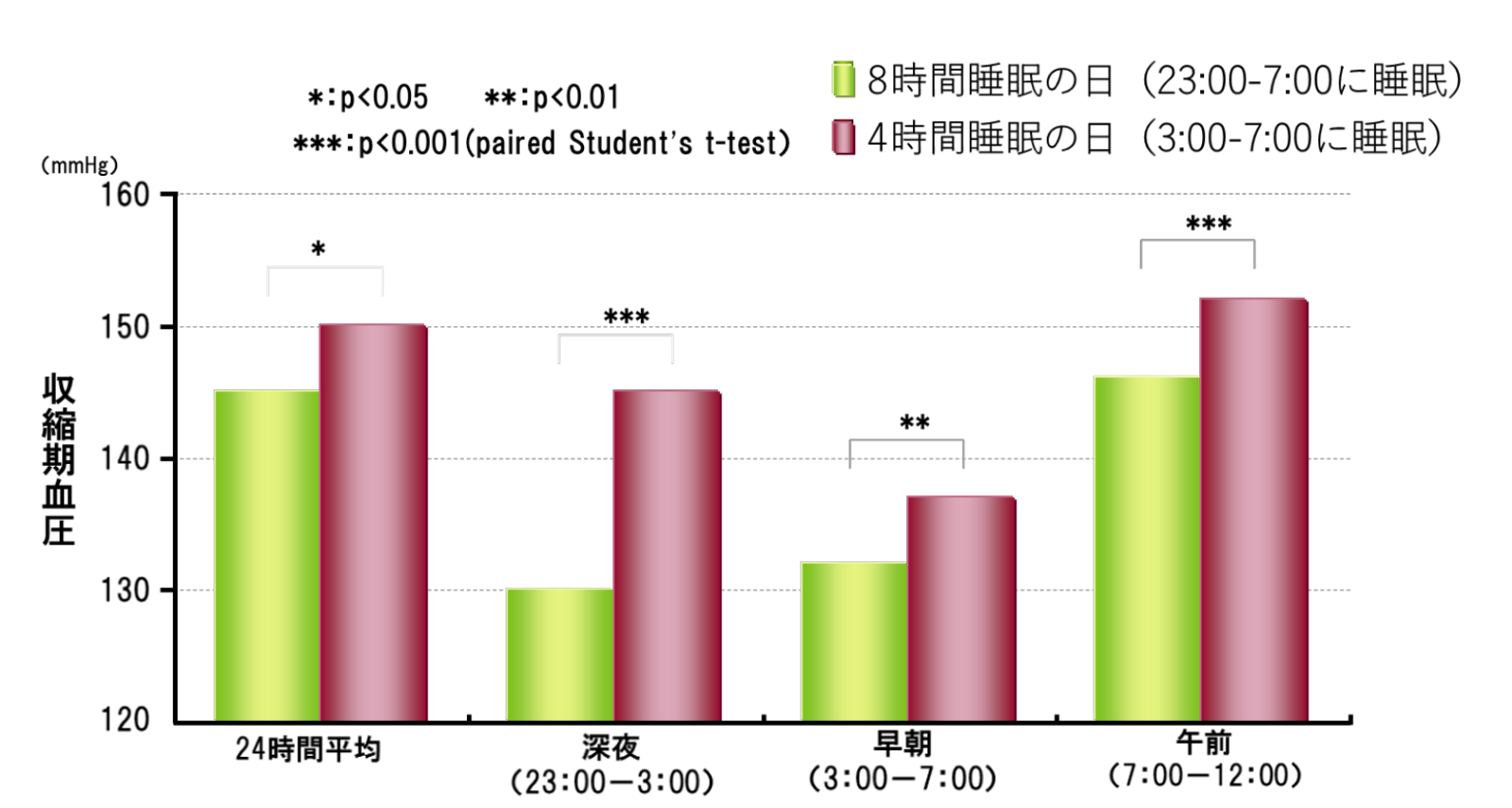
高血圧患者の睡眠時間と収縮期血圧の関係
(Lusardi P, et al. Am J Hypertens 1999より引用)